- آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی در یک نگاه:
- چرا آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
- چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی:
- چه چیزی در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی
- سوالات متداول
- چگونه از نتایج آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی استفاده می شود؟
- چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
- پاپیلوما ویروس انسانی (HPV) چگونه منتقل می شود؟
- علائم عفونت پاپیلوما ویروس انسانی (HPV) چیست؟
- عفونت پاپیلوما ویروس انسانی (HPV) چگونه درمان می شود؟
- آیا HPV از راه های غیر جنسی قابل انتقال است؟
- آیا عفونت HPV می تواند علاوه بر سرطان دهانه رحم منجر به انواع دیگر سرطان شود؟
- واکسن HPV گارداسیل 9 ظرفیتی چقدر در پیشگیری از عفونت HPV موثر است؟
- عوارض جانبی احتمالی واکسن HPV چیست؟
- آیا واکسن HPV برای پسران/مردان نیز توصیه می شود؟
- آیا واکسن HPV گارداسیل 9 ظرفیتی را میتوان در دوران بارداری تزریق کرد؟
- آیا عفونت HPV می تواند بر باروری یا بارداری تأثیر بگذارد؟
- آیا می توان آزمایش HPV را در دوران بارداری انجام داد؟
- آیا ویروس HPV از طریق بوسیدن قابل انتقال است؟
- عفونت HPV چه علائمی را در مردان ایجاد می کند؟
- آیا عفونت HPV در هنگام زایمان از مادر به کودک منتقل می شود؟
- آیا عفونت HPV از طریق اشتراک گذاری وسایل شخصی مانند حوله یا تیغ قابل انتقال است؟
- آیا عفونت HPV از طریق رابطه جنسی دهانی قابل انتقال است؟
- تاثیر عفونت HPV بر افراد +LGBTQ چیست؟
- آیا عفونت HPV می تواند باعث درد یا ناراحتی شود؟

آزمایش HPV | آزمایش پاپیلوما ویروس انسانی (HPV) | زگیل تناسلی | آزمایش زگیل تناسلی | Human Papilloma Virus
آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی یک تست غربالگری است که وجود عفونت های HPV را در بدن به ویژه در ناحیه تناسلی بررسی می کند. HPV یک عفونت مقاربتی شایع است که می تواند باعث زگیل تناسلی و انواع سرطان ها از جمله سرطان دهانه رحم، واژن، فرج، آلت تناسلی، مقعد و اوروفارنکس شود. HPV (پیلوما ویروس انسانی)، گروه وسیعی از ویروس ها هستند که باعث ایجاد زگیل در نقاط مختلف بدن می شوند و می توانند از طریق تماس جنسی منتقل شوند. آنها به عنوان شایع ترین عفونت منتقله از راه جنسی (STI) در جهان شناخته می شوند.
آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی در یک نگاه:
- آزمایش HPV: یک تست غربالگری برای عفونت های ویروس پاپیلومای انسانی (HPV) به ویژه در ناحیه تناسلی.
- انواع آزمایش HPV: تست بررسی HPV DNA و تست تعیین ژنوتیپ HPV انواع رایج هستند.
- روش جمع آوری نمونه: سلول ها از دهانه رحم زنان، آلت تناسلی مردان یا مقعد جمع آوری می شوند.
- توصیه ها: زنان بالای 30 سال برای غربالگری سرطان دهانه رحم، همچنین مردان و زنان دارای ریسک فاکتور مانند داشتن شریک جنسی متعدد
- تفاوت آزمایش HPV با پاپ اسمیر: آزمایش HPV وجود ویروس را بررسی می کند، در حالی که پاپ اسمیر سلول های غیرطبیعی دهانه رحم را بررسی می کند.
- تفسیر نتایج آزمایش HPV: آزمایش مثبت (Positive) یعنی HPV شناسایی شده است. آزمایش منفی (Negative) یعنی ماده ژنتیکی ویروس شناسایی نشده و جواب منفی وضعیت عاری از HPV را تضمین نمی کند.
- اهمیت آزمایش HPV: تشخیص زودهنگام به پیشگیری از سرطان های مرتبط با HPV کمک می کند و مدیریت پزشکی را راهنمایی می کند.
قطعا! در اینجا چند نکته کلیدی اضافی در مورد آزمایش HPV و ویروس HPV وجود دارد: - نحوه انتقال ویروس HPV: عفونت HPV یک عفونت شایع مقاربتی (STI) است که می تواند از طریق تماس پوست به پوست، از جمله فعالیت جنسی، منتقل شود.
- انواع HPV: بیش از 100 نوع HPV وجود دارد که برخی باعث ایجاد زگیل تناسلی (انواع کم خطر) و برخی دیگر با سرطان ها (انواع پرخطر) مرتبط هستند.
- شیوع: عفونت های HPV بسیار شایع هستند و اکثر افراد فعال جنسی در مقطعی از زندگی خود به این عفونت مبتلا می شوند.
- عوامل خطر عفونت HPV: عوامل خطر برای عفونت HPV و سرطان های مرتبط شامل شرکای جنسی متعدد، فعالیت جنسی زودهنگام، سیگار کشیدن و سیستم ایمنی ضعیف است.
- علائم عفونت HPV: بسیاری از افراد مبتلا به عفونت HPV هیچ علامتی را نشان نمی دهند، به خصوص برای انواع پرخطر، که انجام آزمایش های غربالگری بسیار مهم است.
- پیشگیری از عفونت HPV و سرطان های مرتبط: واکسیناسیون HPV برای جلوگیری از عفونت با انواع خاصی از ویروس پرخطر در دسترس است و خطر ابتلا به سرطان های مرتبط را کاهش می دهد.
- سرطان دهانه رحم: HPV عامل اصلی سرطان دهانه رحم است که اهمیت غربالگری منظم و واکسیناسیون را برای پیشگیری برجسته می کند.
- بررسی های بیشتر بعد از مثبت شدن آزمایش HPV: تست های بعدی مانند کولپوسکوپی و بیوپسی ممکن است پس از نتیجه غیرطبیعی آزمایش HPV برای ارزیابی ناهنجاری های دهانه رحم یا سرطان مورد نیاز باشد.
- انواع پرخطر: انواع پرخطر HPV، مانند HPV 16, HPV 18, HPV 31, HPV 33, HPV 35, HPV 39, HPV 45, HPV 51,HPV 52, HPV 56, HPV 58, HPV 59, HPV 66, HPV 68 ,HPV 73 ,HPV 82، با خطر بالاتر ابتلا به سرطان دهانه رحم و سایر سرطان ها مرتبط است.
- انواع کم خطر: انواع کم خطر HPV مانند HPV 6, HPV 11, HPV 40, HPV 42, HPV 43, HPV 44, HPV 54, HPV 61,HPV 70, HPV 72, HPV 81, HPV 83, HPV 84, HPV 87, HPV 89، احتمال بیشتری برای ایجاد زگیل تناسلی دارند اما خطر ابتلا به سرطان کمتری دارند.
- پوشش بیمه ای: آزمایش HPV در ایران تحت پوشش بیمه نمی باشد.
- هزینه آزمایش HPV: هزینه آزمایش HPV در ایران در سال 1403 مبلغ 23,874,110 ریال می باشد. و از آنجایی که تحت پوشش بیمه نیست به صورت آزاد محاسبه می گردد.
چرا آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
آزمایش پاپیلوما ویروس انسانی (HPV) به چندین دلیل مهم مربوط به غربالگری و پیشگیری سرطان دهانه رحم درخواست می شود. در اینجا اهداف اصلی که ممکن است آزمایش HPV درخواست شود آورده شده است:
- غربالگری سرطان دهانه رحم: آزمایش HPV بخش مهمی از برنامه های غربالگری سرطان دهانه رحم است. این به شناسایی زنانی کمک می کند که به دلیل عفونت مداوم با انواع پرخطر HPV در معرض خطر بالاتر ابتلا به سرطان دهانه رحم هستند.
- روش غربالگری اولیه: در برخی مناطق، آزمایش HPV به روش اولیه غربالگری سرطان دهانه رحم، چه به تنهایی و چه همراه با پاپ اسمیر (تست همزمان) تبدیل شده است. نشان داده شده است که این رویکرد در تشخیص تغییرات پیش سرطانی حساس تر از پاپ اسمیر به تنهایی است.
- شناسایی انواع پرخطر HPV: آزمایش HPV به طور خاص وجود انواع پرخطر HPV شناخته شده با افزایش خطر سرطان دهانه رحم، مانند HPV انواع 16 و 18 را شناسایی می کند.
- تشخیص زودهنگام عفونت: آزمایش HPV می تواند عفونت های HPV را زود تشخیص دهد، حتی قبل از اینکه تغییرات سلولی که ممکن است منجر به سرطان دهانه رحم شود در طی آزمایش پاپ اسمیر قابل مشاهده باشد.
- پیگیری بعد از پاپ اسمیر غیر طبیعی: در صورتی که تست پاپ اسمیر نتایج غیرطبیعی یا غیرقطعی را نشان دهد ممکن است آزمایش HPV به عنوان آزمایش بعدی درخواست شود. وجود انواع پرخطر HPV می تواند به تصمیم گیری های تشخیصی و مدیریتی بیشتر کمک کند.
- نظارت بر اثربخشی درمان: در مواردی که ضایعات مرتبط با HPV درمان می شوند، آزمایشات بعدی HPV می تواند اثربخشی درمان و خطر عود را ارزیابی کند.
- طبقه بندی خطر: آزمایش HPV به طبقه بندی زنان در گروه های خطر مختلف بر اساس وضعیت HPV کمک می کند و تعداد دفعات غربالگری و نظارت بعدی را هدایت می کند.
- اقدامات پیشگیرانه: نتیجه منفی آزمایش HPV باعث اطمینان خاطر می شود و به تعیین نیاز به اقدامات پیشگیرانه مانند واکسیناسیون و غربالگری منظم کمک می کند.
- مدیریت افراد واکسینه شده: در افرادی که واکسن HPV دریافت کرده اند، آزمایش HPV می تواند به ارزیابی خطر ابتلا به عفونت HPV با انواع غیر واکسن کمک کند و توصیه های غربالگری را بر این اساس راهنمایی کند.
به طور کلی، آزمایش HPV با شناسایی زنان در معرض خطر بالاتر ابتلا به سرطان دهانه رحم، هدایت راهبردهای پیگیری و مدیریت مناسب و در نهایت کاهش بروز و مرگ و میر سرطان دهانه رحم، نقش مهمی در پیشگیری از سرطان دهانه رحم ایفا می کند.
چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی بایستی انجام شود؟
آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی در درجه اول به عنوان بخشی از برنامه های غربالگری سرطان دهانه رحم یا در پاسخ به نشانه های پزشکی خاص انجام می شود و نه تنها بر اساس علائم. با این حال، سناریوهایی وجود دارد که ممکن است آزمایش HPV در نظر گرفته شود، به ویژه در زمینه پیشگیری و مدیریت سرطان دهانه رحم. در اینجا چند نکته کلیدی در مورد اینکه چه زمانی و چرا ممکن است آزمایش HPV توصیه شود وجود دارد:
- غربالگری سرطان دهانه رحم: آزمایش HPV اغلب به عنوان بخشی از غربالگری معمول سرطان دهانه رحم برای زنان 30 ساله و بالاتر، به تنهایی یا همراه با آزمایش پاپ اسمیر (آزمایش همزمان) گنجانده می شود. فواصل و استراتژی های غربالگری ممکن است بر اساس دستورالعمل های سازمان های بهداشتی و عوامل خطر فردی متفاوت باشد.
- پاپ اسمیر غیرطبیعی: آزمایش HPV معمولاً به عنوان یک آزمایش پیگیری انجام می شود، زمانی که پاپ اسمیر نتایج غیرطبیعی یا غیرقطعی مانند سلول های سنگفرشی آتیپیک با اهمیت نامشخص (ASC-US) یا ضایعات داخل اپیتلیال سنگفرشی درجه پایین (LSIL) را نشان دهد.
- زگیل تناسلی: آزمایش HPV ممکن است در افراد مبتلا به زگیل تناسلی یا سایر علائم قابل مشاهده عفونت HPV در ناحیه تناسلی در نظر گرفته شود. توجه به این نکته مهم است که همه انواع HPV که باعث زگیل تناسلی می شوند با انواع مرتبط با افزایش خطر سرطان دهانه رحم (انواع HPV پرخطر) یکسان نیستند.
- پایش عفونت های HPV: در موارد خاص، آزمایش HPV ممکن است برای نظارت بر ماندگاری یا پاکسازی عفونت های HPV، به ویژه در افراد با سابقه ضایعات یا درمان مرتبط با HPV استفاده شود.
- افراد نقص ایمنی: افرادی که دچار نقص ایمنی هستند، مانند افراد مبتلا به HIV/AIDS یا دریافت کنندگان پیوند عضو، ممکن است به دلیل خطر بالای عوارض مرتبط با HPV، به آزمایش HPV مکرر نیاز داشته باشند.
- رفتار جنسی پرخطر: افرادی که رفتارهای جنسی پرخطر دارند، مانند چندین شریک جنسی یا رابطه جنسی محافظت نشده، ممکن است از آزمایش HPV به عنوان بخشی از غربالگری جامع سلامت جنسی بهره مند شوند.
- سابقه خانوادگی سرطان های مرتبط با HPV: در خانواده هایی با سابقه سرطان های مرتبط با HPV، سندرم های ژنتیکی یا عفونت های شناخته شده پرخطر HPV، آزمایش HPV ممکن است برای تشخیص زودهنگام و پیشگیری توصیه شود.
توجه به این نکته مهم است که آزمایش HPV معمولاً صرفاً بر اساس علائم انجام نمی شود، زیرا عفونت های HPV اغلب علائم قابل توجهی به خصوص در مراحل اولیه ایجاد نمی کنند. غربالگری معمول سرطان دهانه رحم و رعایت دستورالعمل های غربالگری توصیه شده در شناسایی عفونت های HPV و پیشگیری از سرطان دهانه رحم بسیار مهم است. توصیه می شود برای توصیه های شخصی در مورد آزمایش HPV بر اساس عوامل خطر فردی، تاریخچه پزشکی و دستورالعمل های سازمان های بهداشتی مربوطه، با ارائه دهندگان مراقبت های بهداشتی مشورت کنید.
نمونه آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی چگونه جمع آوری می شود؟
آزمایش عفونت HPV معمولاً به عنوان بخشی از غربالگری دهانه رحم (آزمایشی که برای تشخیص سلولهای غیرطبیعی یا شرایطی که ممکن است منجر به سرطان در دهانه رحم شود) انجام میشود. یک اسپکولوم در واژن قرار داده می شود تا با استفاده از یک برس کوچک، نمونه ای از سلول ها از دهانه رحم برداشته شود. اگر آزمایش سلول های غیرطبیعی را نشان دهد، این نمونه یا نمونه بعدی ممکن است برای آزمایش HPV استفاده شود. یک فرآیند غربالگری جایگزین ابتدا نمونه دهانه رحم را از نظر HPV آزمایش می کند و سپس سلول های غیرطبیعی را بررسی می کند.
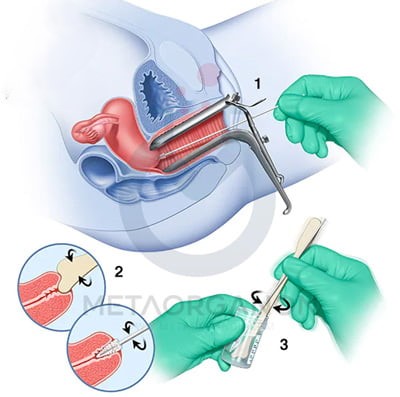
نحوه نمونه گیری برای آزمایش پاپیلوما ویروس انسانی (HPV) در بانوان
در آقایان بسته به جایگاهی که زائده های زگیل وجود دارند نوع نمونه گیری متفاوت است. اگر در نواحی پوستی باشد با یک جسم استریل تیز، لایه های انتهایی پوست را تراشیده و در محیط انتقالی می ریزیم. گاهی اوقات، پزشک ممکن است از یک سواب یا برس برای جمعآوری نمونهای از سلولها یا ترشحات مجرای ادرار استفاده کند. بیمار در روز انجام آزمایش نباید آلت تناسلی خود را بشوید و تا دو روز قبل از انجام آزمایش نیز نباید تماس جنسی داشته باشد.
مناطق نمونه برداری HPV در مردان:
- سطح آلت تناسلی (penile surface)
- حفره حشفی یا حفره پوستی نزدیک به سر آلت (the glans / coronal sulcus=Preputial cavity)
- ختنه گاه (Glans) و یا همان پوست ختنه گاه (prepuce)
- کیسه بیضه (Scrotum)
- ترشحات مجرا (Urethra)
- مایع منی
- ادرار
- پوست دور مقعد
- کانال مقعد
نمونه گیری در عفونت با پاپیلوما ویروس انسانی (HPV) بسیار مهم است، از آنجا که این ویروس یه صورت لوکال (یعنی در محل ثابت) عفونت ایجاد می کند، اگر در تعیین محل نمونه گیری یا بیوپسی دقت کافی به کار گرفته نشود موجب نتایج منفی کاذب می گردد.
آمادگی قبل از انجام آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی:
قبل از انجام آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی برای غربالگری سرطان دهانه رحم، برای بیماران مهم است که چندین احتیاط را در نظر داشته باشند:
- در دوران قاعدگی آزمایش HPV انجام ندهید
- دو روز قبل از آزمایش HPV از تامپون خودداری کنید
- دو روز قبل از آزمایش HPV از داروهای واژینال یا فوم های ضد بارداری استفاده نکنید
- ظرف دو روز پس از آزمایش HPV دوش نگیرید
- دو روز قبل از تست HPV از داشتن رابطه جنسی خودداری کنید
چه چیزی در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی مورد بررسی قرار می گیرد؟
پاپیلوما ویروس انسانی (HPV) یک ویروس تومور دئوکسی ریبونوکلئیک اسید (DNA) کوچک، بدون پوشش، دو رشتهای و دایرهای است که در دسته ویروسهای پاپیلومای خانواده ویروسهای Papovaviridae طبقهبندی میشود. بیش از 200 ژنوتایپ مجزای HPV شناسایی شده است که نواحی تناسلی، گلو و دهان مردان و زنان را آلوده می کند. تقریباً 50 ژنوتایپ از این ویروس غشاهای اپیتلیال دستگاه تناسلی زنان را آلوده می کند.
پاپیلوما ویروس انسانی (HPV) ماده ژنتیکی خود را در ژنوم سلول های دهانه رحم قرار می دهد و اثرات آن را از طریق فعال شدن انکوژن ها و سرکوب پاسخ ایمنی سلول میزبان تقویت می کند. محصولات پروتئینی HPV از ترمیم DNA و مرگ برنامه ریزی شده سلولی جلوگیری می کند که می تواند منجر به بی ثباتی و رشد بی رویه سلولی شود. پتانسیل انکوژنیک HPV ی پرخطر عمدتاً توسط پروتئین های ویروسی E6 و E7 انجام می شود که به ترتیب پروتئین های سرکوبگر تومور انسانی p53 و Rb را مهار می کنند
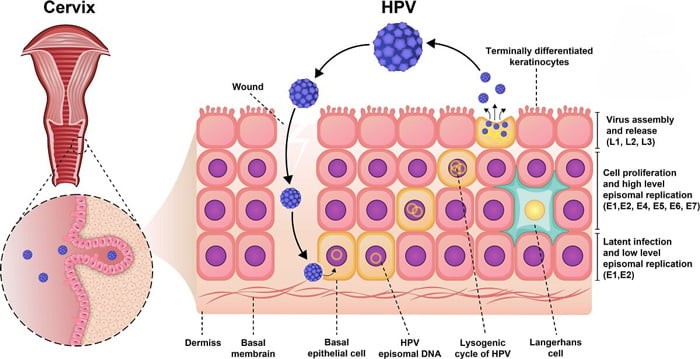
نحوه آلوده شدن سلول های دهانه رحم توسط HPV
پاپیلوما ویروس انسانی (HPV) اپیتلیوم تناسلی را آلوده می کند و از طریق تماس پوست به پوست پخش می شود. برخی از گونههای HPV باعث ایجاد زگیل تناسلی میشوند، اما عفونتهای HPV اغلب هیچ علامتی ایجاد نمیکنند. در نتیجه، افراد آلوده اغلب از ناقل بودن خود آگاه نیستند و انتقال ناآگاهانه اتفاق می افتد.
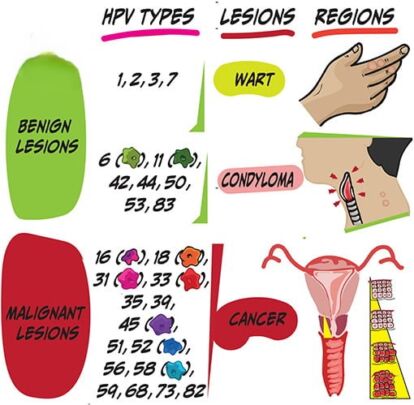
سویه های HPV تناسلی بر اساس پتانسیل انکوژنیک و توانایی القای تومورهای مرتبط با ویروس به دو گروه (کم و پرخطر) تقسیم می شوند:
- سویه های کم خطر (6، 11، 42، 43 و 44) با زگیل تناسلی کندیلوماتا و تغییرات دهانه رحم با درجه پایین، مانند دیسپلازی خفیف همراه هستند. ضایعات ناشی از عفونت کم خطر HPV، احتمال رگرسیون بالا و پتانسیل کمی برای پیشرفت دارند و خطر سرطان زایی ندارند یا کم در نظر گرفته می شوند.
- سویه های پرخطر (16، 18، 31، 33، 35، 39، 45، 51، 52، 56، 58، 59، 66 و 68) با نئوپلازی داخل اپیتلیال همراه هستند و احتمال پیشرفت به ضایعات شدید و سرطان دهانه رحم بیشتر است.
یک رابطه واضح بین عفونت پاپیلوما ویروس انسانی (HPV) و سرطان دهانه رحم ایجاد شده است. HPV تقریباً در تمام موارد بدخیمی دهانه رحم در سراسر جهان یافت می شود. از میان گونههای پرخطر پاپیلوما ویروس انسانی (HPV) 16 و 18 سرطانزاترین و شایعترین گونهها هستند (بیش از 90 درصد سرطانهای دهانه رحم به ویژه به تایپ های 16 و 18 مربوط میشوند). تایپ 16 سویه غالب در جهان است.
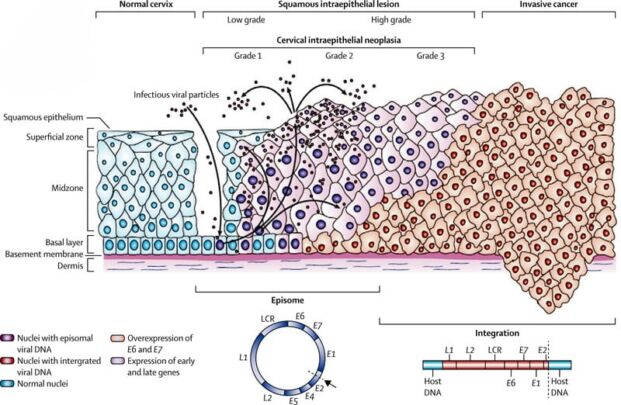
رابطه بین عفونت پاپیلوما ویروس انسانی (HPV) و سرطان دهانه رحم
ضایعات داخل اپیتلیال دهانه رحم با درجه بالا معمولاً با تایپ 16 و 18 مرتبط هستند، با این حال این سویه ها نیز اغلب به عنوان عامل اتیولوژیک در ضایعات جزئی و دیسپلازی خفیف شناخته می شوند. دوره نهفتگی بین HPV اولیه و قرار گرفتن در معرض و توسعه سرطان دهانه رحم ممکن است ماه ها یا سال ها باشد. زنانی که نتایج تست پاپ طبیعی دارند و عفونت HPV ندارند، در معرض خطر بسیار پایین (0/2 درصد) برای ابتلا به سرطان دهانه رحم هستند.
تظاهرات بالینی عفونت HPV جلدی هم به نوع HPV و هم به وضعیت ایمنی میزبان بستگی دارد. در حالی که بسیاری از این عفونتها بدون علامت هستند، برخی با زگیلهای پوستی/وروکا، اغلب با ویژگیهای خاص نوع HPV (مانند زگیلهای کف پا با HPV-1، زگیلهای قصابی روی دست با HPV-7) همراه هستند.
در بیماران مبتلا به اپیدرمودیسپلازی وروسی فرمیس، عفونت بتاپاپیلوماویروس (به ویژه تایپ های 5 و 8) می تواند منجر به کارسینوم سلول سنگفرشی پوستی (SCC) شود. داده های نوظهوری وجود دارد مبنی بر اینکه ویروس های بتاپاپیلوم ممکن است با ایجاد SCC پوستی در سایر بیماران نیز مرتبط باشد.
اکثر عفونت های پاپیلوما ویروس انسانی (HPV) مخاطی خود به خود از بین می روند. عفونت مداوم HPV کم خطر (عمدتاً 6 و 11) منجر به زگیل های آنوژنیتال می شود که از طریق جنسی منتقل می شوند. HPV کم خطر که از طریق کانال زایمان منتقل می شود می تواند منجر به پاپیلوماتوز تنفسی عود کننده، یک نئوپلاسم خوش خیم اما مرضی حنجره در کودکان شود.
عفونت مداوم توسط پاپیلوما ویروس انسانی (HPV) پر خطر منجر به دیسپلازی و کارسینوم دهانه رحم و سایر نقاط آنوژنیتال (مقعد، فرج، واژن، آلت تناسلی) می شود و با SCC های سر و گردن (عمدتاً کارسینوم اوروفارنکس) در جمعیت های خاص همراه است. با وجود درمان ضد رتروویروسی، خطر تبدیل بدخیم در همه مکانها برای بیماران HIV مثبت بیشتر است.
گارداسیل واکسنی است که میتواند در مقابل چهار تایپ 6، 11، 16 و 18 محافظت ایجاد کند (نسل جدید این واکسن افراد را در مقابل 9 تایپ محافظت می کند). مرکز کنترل و پیشگیری از بیماری ها (CDC) گارداسیل را برای همه دختران و پسران 11 یا 12 ساله توصیه می کند. واکسن همچنین در مردان و زنان جوان ۱۳ تا ۲۶ ساله که قبلا واکسن را دریافت نکردهاند یا تمام واکسنهای تقویتکننده را تکمیل نکردهاند، توصیه میشود.
گارداسیل به صورت تزریق عضلانی در یک سری سه واکسن تزریق می شود. دوزهای تقویت کننده های دوم و سوم در 2 ماهگی و 6 ماه بعد از اول ارائه می شوند. آزمایش HPV در حال حاضر به طور معمول برای اکثر زنان انجام می شود، به ویژه آنهایی که تست پاپ غیرطبیعی دارند. نتایج آزمایش پاپ اسمیر مانند «سلولهای سنگفرشی آتیپیک با اهمیت نامشخص (ASC-US)» یا «ضایعات داخل اپیتلیال سنگفرشی درجه پایین» آزمایش روتین HPV را ضروری میسازد.
منابع متعدد نشان می دهد که بیش از 60 درصد از زنان با تست پاپ اسمیر غیرطبیعی تست HPV پرخطر مثبت خواهند داشت. اگر تست HPV مثبت باشد، زن باید کولپوسکوپی یا سیتولوژی را تکرار کند تا به دنبال ضایعه جدیتر گردن رحم مانند سرطان باشد. به خوبی شناخته شده است که برخی از عفونتهای HPV در زنان جوانتر شایعتر است و بهطور خودبهخودی خوب می شوند، بهویژه در افراد زیر 30 سال.
در مقابل، عفونتهای پرخطر مداوم در زنان بالای 30 سال به اوج خود میرسد. در نتیجه، دستورالعملهای غربالگری اخیر توصیه میکنند که آزمایش HPV برای استفاده بالینی در ارزیابی زنان بالای 30 سال و شاید برای زنان جوانتر با ضایعات داخل اپیتلیال سنگفرشی درجه بالا اختصاص داده شود. ترکیبی از سیتولوژی دهانه رحم و غربالگری DNA HPV نیز غربالگری مناسب برای زنان 30 ساله و بالاتر است.
اینکه آیا تست پاپیلوما ویروس انسانی (HPV) می تواند جایگزین تست پاپ اسمیر سیتولوژیک معمولی برای غربالگری سرطان دهانه رحم شود یا خیر، در انتظار مطالعه بیشتر است. آزمایش HPV معمولاً به عنوان بخشی از غربالگری منظم با آزمایش پاپ اسمیر در این زنان گنجانده می شود.
شواهد بالینی در حال افزایش است که نشان می دهد غربالگری DNA HPV با تریاژ سیتولوژی (Pap Smear/ ThinPrep)، در صورت مثبت بودن، دقیق تر از غربالگری مرسوم سرطان دهانه رحم با استفاده از Pap Smear/ ThinPrep به تنهایی است. بیشتر سرطان دهانه رحم با تایپ 16 و 18 مرتبط است که در سنین پایینتر رخ میدهند. هنگامی که یک زن با گارداسیل واکسینه شد، غربالگری سرطان دهانه رحم ممکن است به تعویق بیفتد.
چندین انجمن حرفه ای بالینی توصیه هایی در مورد استفاده مناسب از تست HPV پرخطر ارائه کرده اند. آزمایش پرخطر HPV (انکوژنیک) برای زنانی پیشنهاد می شود که:
- 30 تا 65 (بدون هیچ گونه ناهنجاری قبلی دهانه رحم). در صورت استفاده از تست HPV همراه با تست پاپ، ممکن است فاصله بین غربالگری ها تا 5 سال افزایش یابد.
- 30 سال و بالاتر با آزمایش مثبت قبلی برای HPV کم خطر
- 30 سال و بالاتر با سلول های آتیپیک با اهمیت نامشخص (ASC-US)
- بیش از 21 سال و دارای سلول های سنگفرشی آتیپیک با اهمیت نامشخص
- پس از یائسگی و دارای ASC-US یا ضایعه داخل اپیتلیال سنگفرشی با درجه پایین. زنان بالای 65 سال نباید با پاپ یا HPV غربالگری شوند، تا زمانی که تست پاپ به طور مداوم نرمال داشته باشند و در معرض خطر بالای سرطان دهانه رحم نباشند.
- در هر سنی و دارای سلول های غده ای آتیپیک یا ضایعات داخل اپیتلیال سنگفرشی با درجه بالا پس از کولپوسکوپی
- هر سنی برای نظارت پس از درمان
عفونت های ویروس پاپیلومای انسانی (HPV) در همه جا وجود دارند، از طریق تماس مستقیم منتقل می شوند و معمولاً خود به خود برطرف می شوند. با این حال، عفونت مداوم با برخی از انواع HPV می تواند منجر به ایجاد سرطان شود که 4/5 درصد از کل سرطان ها را در سراسر جهان تشکیل می دهد. اکثر این موارد سرطان دهانه رحم در کشورهای با درآمد کم و متوسط است.
در کشورهای با درآمد بالا مانند ایالات متحده، بروز سرطان دهانه حلق و سرطان مقعد مرتبط با پاپیلوما ویروس انسانی (HPV) در حال افزایش است در حالی که بروز سرطان دهانه رحم در حال کاهش است. چشم انداز اپیدمیولوژیک بیماری های مرتبط با HPV با گسترش دسترسی و نشانه های واکسیناسیون HPV به سرعت تغییر خواهد کرد.
عوامل مداخله گر در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی
- نمونه های دهانه رحم با سلولی کم ممکن است حساسیت آزمایش را کاهش دهند.
- غلظت بالای کرم ضد قارچ یا ژله ضد بارداری ممکن است حساسیت آزمایش را کاهش دهد.
سوالات متداول
چگونه از نتایج آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی استفاده می شود؟
هدف از آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی تشخیص عفونت با سویه پرخطر HPV است. آزمایش HPV یا آزمایش زگیل تناسلی ممکن است در چندین موقعیت انجام شود:
- غربالگری سرطان دهانه رحم: آزمایشهای غربالگری سرطان قبل از اینکه فرد علائمی را تجربه کند، سرطان یا شرایط پیش سرطانی را بررسی میکند تا زمانی که درمان آسانتر است، آنها را زود تشخیص دهند. بیشتر سرطان های دهانه رحم توسط HPV ایجاد می شوند. تست HPV به بیماران مبتلا به HPVهای پرخطر اجازه می دهد تا به طور موثر تحت نظر باشند و سلول های غیرطبیعی دهانه رحم را قبل از تبدیل شدن به سرطان از بین ببرند. غربالگری سرطان دهانه رحم برای هر کسی که دهانه رحم دارد، از جمله زنان و مردان تراجنسیتی که دهانه رحم دارند، مناسب است.
- پیگیری: تست پاپیلوما ویروس انسانی (HPV) ممکن است به عنوان یک آزمایش پیگیری پس از پاپ اسمیر غیرطبیعی استفاده شود.
- برنامه ریزی درمان سرطان اوروفارنکس: سرطان اوروفارنکس نوعی سرطان است که از لوزه ها یا پشت گلو شروع می شود. اکثر سرطان های دهان و حلق توسط HPV ایجاد می شوند. سرطان های دهان و حلق با HPV مثبت ممکن است متفاوت از سرطان های دهانی حلق HPV منفی درمان شوند، بنابراین آزمایش HPV بخش مهمی از برنامه ریزی درمانی است.
آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی شواهدی از عفونت با سویه پرخطر HPV را شناسایی می کند. بیش از 200 گونه شناخته شده HPV وجود دارد که تنها برخی از آنها از طریق تماس جنسی منتقل می شوند. سویه های HPV منتقله از راه جنسی به دو دسته تقسیم می شوند:
- پاپیلوما ویروس انسانی (HPV) کم خطر: سویه های کم خطر HPV به ندرت با سرطان مرتبط هستند. در حالی که اکثر عفونتهای کم خطر HPV هیچ بیماری ایجاد نمیکنند، برخی از گونههای HPV کم خطر میتوانند باعث ایجاد زگیل در ناحیه تناسلی و مقعد یا در دهان و گلو شوند. پزشکان معمولاً می توانند HPV کم خطر را بر اساس علائم بیمار تشخیص دهند، بنابراین آزمایش برای این گونه ها انجام نمی شود.
- پاپیلوما ویروس انسانی (HPV) پرخطر: این گونه ها می توانند باعث سرطان شوند. آزمایش HPV نشان می دهد که آیا یک فرد در حال حاضر به یک سویه پرخطر مبتلا شده است یا خیر، اما هر آزمایش HPV سویه خاصی از HPV را که باعث عفونت می شود، شناسایی نمی کند. تعیین سویه خاص HPV ژنوتیپ HPV نامیده می شود.
انواع آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی به طور کلی به سه دسته تقسیم می شوند:
- آزمایش DNA HPV: در آزمایش DNA HPV، سلولهای بیمار در آزمایشگاه برای یافتن ماده ژنتیکی (DNA) HPV بررسی میشوند. اگر شواهدی از HPV شناسایی شود، ممکن است برای تعیین سویه خاص HPV که باعث عفونت می شود، ژنوتیپ HPV انجام شود.
- آزمایش HPV ریبونوکلئیک اسید (RNA): در آزمایش HPV RNA، نمونه ای از سلول ها در آزمایشگاه از نظر نوع متفاوتی از مواد ژنتیکی به نام RNA بررسی می شود. این آزمایش ویژگی بهبود یافته ای را در مقایسه با آزمایش DNA HPV ارائه می دهد و میزان مثبت کاذب و پیگیری های غیرضروری را کاهش می دهد. آزمایش RNA HPV ممکن است شامل ژنوتیپ HPV نیز باشد.
- تشخیص نشانگرهای سلولی: برخلاف سایر انواع تست HPV، تشخیص نشانگر سلولی به دنبال ماده ژنتیکی ویروس HPV نیست. در عوض، این نوع آزمایش به دنبال شواهدی از دو پروتئین به نامهای p16 و Ki-67 است. مقدار این پروتئین ها در نمونه های سلولی آلوده به ویروس HPV افزایش می یابد.
چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
هنگامی که آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی به عنوان آزمایشی برای غربالگری سرطان دهانه رحم استفاده می شود، هر چند وقت یک بار یک فرد باید آزمایش پاپیلوما ویروس انسانی (HPV) را انجام دهد به سن، سلامتی و سابقه غربالگری سرطان دهانه رحم بستگی دارد. غربالگری سرطان دهانه رحم ممکن است شامل آزمایش پاپ اسمیر، آزمایش HPV یا آزمایش همزمان با هر دو آزمایش باشد.
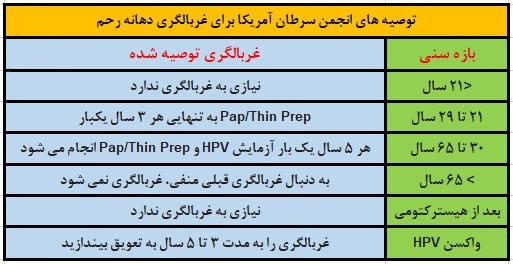
سازمان های پزشکی حرفه ای توصیه های غربالگری سرطان دهانه رحم را ارائه می دهند. به عنوان مثال، گروه ویژه خدمات پیشگیرانه ایالات متحده توصیه می کند که اکثر افراد مبتلا به دهانه رحم بین سنین 21 تا 65 سال به طور منظم غربالگری سرطان دهانه رحم را انجام دهند:
سن 21 تا 29 سال: اکثر افراد دارای دهانه رحم بین 21 تا 29 سال باید هر سه سال یکبار با آزمایش پاپ اسمیر به تنهایی غربالگری سرطان دهانه رحم را انجام دهند. بسیاری از گروه های متخصص آزمایش پاپیلوما ویروس انسانی (HPV) را در این گروه سنی توصیه نمی کنند زیرا HPV در افراد جوان بسیار شایع است و بیشتر عفونت های پاپیلوما ویروس انسانی (HPV) بدون درمان برطرف می شوند، بنابراین آزمایش مثبت ممکن است گمراه کننده باشد. همچنین سال ها طول می کشد تا عفونت HPV باعث سرطان شود.
سنین 30 تا 65 سال: برای افراد دارای دهانه رحم بین 30 تا 65 سال، چندین گزینه برای غربالگری سرطان دهانه رحم وجود دارد. بیماران در این گروه سنی ممکن است هر سه سال یکبار با آزمایش پاپ اسمیر به تنهایی، هر پنج سال یک بار با آزمایش پاپیلوما ویروس انسانی (HPV) به تنهایی یا هر پنج سال یک بار با آزمایش پاپ اسمیر و آزمایش HPV غربالگری شوند.
اگر بیماران یکی از عوامل خطر زیر را داشته باشند، ممکن است نیاز به غربالگری بیشتر برای سرطان دهانه رحم داشته باشند:
- سابقه پاپ اسمیر غیر طبیعی
- ایدز
- مادری که در دوران بارداری در معرض دی اتیل استیلبسترول (DES) قرار گرفته است
- یک سیستم ایمنی ضعیف
گروه های دیگر که نیازی به غربالگری منظم سرطان دهانه رحم ندارند. شامل:
- افراد زیر 21 سال
- افراد بالای 65 سال که در گذشته غربالگری کافی انجام داده اند و در معرض خطر ابتلا به سرطان دهانه رحم نیستند.
- افرادی که هیسترکتومی انجام داده اند و سابقه پاپ اسمیر غیرطبیعی یا سرطان دهانه رحم ندارند.
زنان و مردانی که از نظر جنسی با بیش از یک شریک فعال هستند – یا شریک آنها بیش از یک شریک جنسی دارد – باید معاینه منظم برای بیماری های مقاربتی از جمله HPV داشته باشند.
پاپیلوما ویروس انسانی (HPV) چگونه منتقل می شود؟
عفونت پاپیلوما ویروس انسانی (HPV) تناسلی از طریق تماس جنسی – عمدتاً از طریق واژینال، مقعدی، و مقاربت دهانی منتقل می شود. امکان انتقال ویروس از طریق تماس جنسی بدون مقاربت وجود دارد، اگرچه احتمال کمتری دارد. به ندرت، یک زن باردار HPV را در حین زایمان واژینال به نوزاد خود منتقل می کند و در نتیجه پاپیلوماتوز حنجره (زگیل روی جعبه صدا) ایجاد می کند.
HPV از طریق مایعات بدن مانند مایع منی یا بزاق منتقل نمی شود، بلکه از طریق تماس پوست به پوست منتقل می شود. اگر HPV با هر غشای مخاطی (مانند دهان، لبها، مقعد و قسمتهایی از اندام تناسلی) یا با شکستگی یا پارگی پوست در هر جای بدن تماس پیدا کند، ممکن است اتفاق بیفتد. یک فرد مبتلا به HPV می تواند عفونت را به فردی منتقل کند حتی اگر هیچ علامت یا علامتی نداشته باشد. استفاده از حوله یا لباس زیر مشترک هم باعث انتقال ویروس می شود.
رفتار جنسی مدتهاست با خطر ابتلا به سرطان دهانه رحم از جمله تعداد زیاد شرکای جنسی، فحشا و رفتارهای جنسی پرخطر شرکای مرد مرتبط است. با این حال، کارایی انتقال HPV در هر عمل جنسی از 5 تا 100 درصد متغیر است.
علائم عفونت پاپیلوما ویروس انسانی (HPV) چیست؟
انواع خاصی از پاپیلوما ویروس انسانی (HPV) باعث ایجاد زگیل تناسلی و سایر ضایعات می شود، اما این ویروس معمولاً هیچ علامتی ایجاد نمی کند. اکثر افراد مبتلا به عفونت پاپیلوما ویروس انسانی (HPV) تناسلی نمی دانند که آلوده هستند. به همین دلیل است که معاینات منظم و غربالگری دهانه رحم بسیار مهم است.
عفونت پاپیلوما ویروس انسانی (HPV) چگونه درمان می شود؟
اگر عفونت پاپیلوما ویروس انسانی (HPV) باعث ایجاد زگیل شود، می توان آنها را به روش های مختلفی از بین برد:
- با مواد شیمیایی
- با انجماد
- با سوختن الکتریکی
- از طریق جراحی یا لیزر
برای اکثر افراد، این درمان زگیل ها را پاک می کند. اگر زگیل های شما به طور مکرر عود کند، پزشک ممکن است داروی اینترفرون را به آنها تزریق کند.
اگرچه درمان علائم را از بین می برد، اما ممکن است ویروس اغلب در بدن شما باقی بماند. هیچ داروی ضد ویروسی توانایی حذف کامل ویروس را ندارد. البته نکته حائز اهمیت این است که در درصد زیادی از افراد سیستم ایمنی بدن به صورت خودبخودی ویروس را از بدن پاک می کند، حتی آنهایی که به تایپ های پرخطر مبتلا می شوند.
در بعضی از منابع عنوان شده است که، عفونت در آقایان زودتر از خانم ها برطرف می گردد. از آنجای که روند انتقال و حذف ویروس از یک الگوی ثابت پیروی نمی کند و بستگی به شرایط فیزیولوژیک، وضعیت ژنتیکی و ایمنی افراد دارد، گاها این موضوع موجب بروز اختلافات درون خانوادگی می گردد. که در این شرایط اکیدا توصیه می گردد با یک متخصص در آن حوضه مشورت نمایید.
سلولهای غیرطبیعی دهانه رحم را میتوان به روشهای مختلفی درمان کرد، از نظارت در طی یک دوره چند ماهه برای دیدن اینکه آیا به حالت عادی برمیگردند یا خیر، تا کرایوسرجری که سلولهای عفونی را منجمد و از بین میبرد، تا روشهایی که بافت غیرطبیعی را حذف میکند.
آیا HPV از راه های غیر جنسی قابل انتقال است؟
بله، ویروس پاپیلومای انسانی (HPV) در درجه اول از طریق تماس جنسی، از جمله رابطه جنسی واژینال، مقعدی و دهانی منتقل می شود. این یکی از شایع ترین عفونت های مقاربتی (STI) در سراسر جهان است. HPV می تواند از طریق تماس پوست به پوست با یک ناحیه عفونی منتقل شود، حتی اگر علائم یا ضایعات قابل مشاهده ای وجود نداشته باشد. استفاده از کاندوم می تواند خطر انتقال HPV را کاهش دهد، اما نه از بین ببرد.
آیا عفونت HPV می تواند علاوه بر سرطان دهانه رحم منجر به انواع دیگر سرطان شود؟
بله، عفونت HPV علاوه بر سرطان دهانه رحم میتواند منجر به چندین نوع سرطان دیگر نیز شود. انواع پرخطر HPV، به ویژه انواع HPV 16 و 18، به شدت با سرطان های زیر مرتبط هستند:
- ولو ( فرج به بخش بیرونی دستگاه تناسلی زنان)
- واژن
- آلت تناسلی
- مقعد
- اوروفارنکس (پشت گلو شامل پایه زبان و لوزه ها)
عفونت مداوم با انواع پرخطر HPV می تواند منجر به ایجاد تغییرات پیش سرطانی در این نواحی شود که در صورت عدم درمان ممکن است به سرطان تبدیل شود.
واکسن HPV گارداسیل 9 ظرفیتی چقدر در پیشگیری از عفونت HPV موثر است؟
گارداسیل 9 واکسنی است که برای محافظت در برابر 9 نوع ویروس پاپیلومای انسانی (HPV) از جمله HPV انواع 6، 11، 16، 18، 31، 33، 45، 52 و 58 طراحی شده است. این انواع HPV با طیف وسیعی از سلامتی مرتبط هستند. پیامدها، از جمله زگیل تناسلی و چندین سرطان مرتبط با HPV مانند سرطان دهانه رحم، مقعد، واژن، فرج و اوروفارنکس.
اثر گارداسیل 9 در پیشگیری از عفونت HPV:
- کارایی بالا در برابر انواع هدفمند HPV: گارداسیل 9 کارایی بالایی در جلوگیری از عفونت با انواع HPV موجود در واکسن نشان داده است. کارآزماییهای بالینی نشان دادهاند که گارداسیل 9 در پیشگیری از عفونتها و بیماریهای مرتبط با HPV انواع 6، 11، 16 و 18 که مسئول اکثر بیماریهای مرتبط با HPV هستند، بسیار موثر است.
- محافظت گسترده در برابر انواع دیگر HPV: علاوه بر چهار نوع HPV تحت پوشش نسخه های قبلی واکسن (گارداسیل)، گارداسیل 9 محافظت در برابر پنج نوع HPV پرخطر اضافی (31، 33، 45، 52 و 58). این پوشش گسترده، اثربخشی واکسن را در پیشگیری از طیف وسیعتری از سرطانها و بیماریهای مرتبط با HPV افزایش میدهد.
- کاهش بیماری های مرتبط با HPV: نشان داده شده است که Gardasil 9 به طور قابل توجهی بروز بیماری های مرتبط با HPV از جمله زگیل تناسلی، ضایعات پیش سرطانی دهانه رحم و سرطان های مرتبط با HPV را در صورت تجویز طبق دستورالعمل های توصیه شده کاهش می دهد.
- تاثیر بر شیوع HPV در سطح جمعیت: استفاده گسترده از Gardasil 9 در برنامه های واکسیناسیون به کاهش شیوع انواع HPV هدفمند با واکسن در جمعیت های واکسینه شده کمک کرده است. این کاهش در میزان انتقال و عفونت HPV این پتانسیل را دارد که به مزایای سلامت عمومی درازمدت قابل توجهی منجر شود، از جمله کاهش نرخ سرطانهای مرتبط با HPV و هزینههای مربوط به مراقبتهای بهداشتی.
اثربخشی گارداسیل 9 در دنیای واقعی:
مطالعات دنیای واقعی و نظارت پس از بازاریابی شواهد بیشتری از اثربخشی Gardasil 9 در پیشگیری از بیماریهای مرتبط با HPV ارائه کردهاند:
- مطالعات کارایی بالای واکسن را در پیشگیری از زگیل تناسلی، ضایعات پیش سرطانی دهانه رحم و سایر شرایط مرتبط با HPV نشان داده اند.
- مطالعات مبتنی بر جمعیت کاهش قابل توجهی در میزان عفونت HPV و بروز بیماری های مرتبط با HPV در بین افراد واکسینه شده در مقایسه با جمعیت های واکسینه نشده نشان داده است.
- مطالعات طولانیمدت پیگیری نشاندهنده محافظت بادوام در برابر انواع HPV هدفگیری شده توسط واکسن، با اثربخشی پایدار طی چندین سال پس از واکسیناسیون است.
عوامل متعددی در اثربخشی کلی گارداسیل 9 در پیشگیری از عفونت HPV و بیماری های مرتبط نقش دارند:
- واکسیناسیون به موقع: واکسیناسیون در سنین توصیه شده (11 تا 12 سال برای واکسیناسیون معمول، با واکسیناسیون جبرانی تا سن 26 سالگی توصیه می شود) با ایجاد محافظت قبل از مواجهه با HPV بالقوه، اثربخشی واکسن را به حداکثر می رساند.
- پوشش بالای واکسن: دستیابی به نرخ بالای پوشش واکسیناسیون در جمعیت به کاهش انتقال HPV و بار کلی بیماری های مرتبط با HPV کمک می کند.
- نظارت و تحقیق مستمر: نظارت، نظارت و تلاشهای تحقیقاتی مداوم برای ارزیابی اثربخشی واکسن، ارزیابی حفاظت طولانیمدت، نظارت بر روند شیوع HPV، و شناسایی چالشها یا زمینههای بالقوه برای بهبود در استراتژیهای واکسیناسیون HPV ضروری است.
به طور کلی، Gardasil 9 یک واکسن بسیار موثر در پیشگیری از عفونت HPV و بیماریهای مرتبط با آن است که مزایای قابل توجهی در کاهش بار سرطانهای مرتبط با HPV و بهبود نتایج سلامت عمومی ارائه میکند. برای افراد ضروری است که واکسن را طبق دستورالعمل های توصیه شده دریافت کنند و ارائه دهندگان مراقبت های بهداشتی واکسیناسیون را به عنوان یک استراتژی کلیدی در تلاش های پیشگیری و کنترل HPV ترویج کنند.
عوارض جانبی احتمالی واکسن HPV چیست؟
مانند هر واکسنی، واکسن HPV می تواند عوارض جانبی ایجاد کند، اما معمولاً خفیف و موقتی هستند. عوارض جانبی رایج ممکن است شامل موارد زیر باشد:
- درد، قرمزی یا تورم در محل تزریق
- تب خفیف
- سردرد
- خستگی
- حالت تهوع
- درد عضلانی یا مفصلی
واکنش های آلرژیک شدید به واکسن HPV نادر است. برای افرادی که واکسن را دریافت می کنند ضروری است که در مورد هرگونه نگرانی یا سابقه پزشکی با ارائه دهنده مراقبت های بهداشتی خود صحبت کنند. به طور کلی، مزایای واکسیناسیون HPV در پیشگیری از بیماری های مرتبط با HPV بسیار بیشتر از خطرات عوارض جانبی بالقوه است.
آیا واکسن HPV برای پسران/مردان نیز توصیه می شود؟
بله، واکسن HPV برای پسران و مردان و همچنین دختران و زنان توصیه می شود. واکسیناسیون HPV برای هر دو جنس برای پیشگیری از بیماریهای مرتبط با HPV، از جمله زگیل تناسلی و سرطانهای مرتبط با HPV مانند سرطان مقعد، آلت تناسلی و اوروفارنکس ضروری است. واکسیناسیون معمولاً از سن 11 یا 12 سالگی توصیه می شود، اما می توان آن را از سن 9 سالگی و تا سن 26 سالگی برای مردانی که قبلا واکسینه نشده اند، تزریق کرد.
آیا واکسن HPV گارداسیل 9 ظرفیتی را میتوان در دوران بارداری تزریق کرد؟
تجویز واکسن گارداسیل 9 ظرفیتی HPV در دوران بارداری به طور کلی توصیه نمی شود مگر اینکه دلایل پزشکی قانع کننده ای وجود داشته باشد و مزایای آن بیشتر از خطرات احتمالی باشد. به دلیل محدودیت اطلاعات ایمنی و نگرانیهای نظری در مورد خطرات احتمالی برای جنین در حال رشد، اجتناب از تزریق واکسنهای زنده، از جمله واکسن HPV، در دوران بارداری، یک اقدام احتیاطی در نظر گرفته میشود. بنابراین، ارائه دهندگان مراقبت های بهداشتی معمولاً از شروع یا تکمیل سری واکسیناسیون HPV در دوران بارداری توصیه می کنند
واکسن HPV گارداسیل 9 ظرفیتی باید در چند دوز تزریق گردد؟
رنامه دوز توصیه شده برای واکسن HPV 9 ظرفیتی Gardasil به عوامل مختلفی از جمله سن فرد دریافت کننده واکسن و سابقه واکسیناسیون آنها بستگی دارد. برنامه دوز گارداسیل 9 به شرح زیر است:
- واکسیناسیون روتین (سنین 9 تا 14): برای افراد 9 تا 14 ساله، سری واکسیناسیون HPV شامل دو دوز است که به فاصله 6 تا 12 ماه تجویز می شود. دوز دوم باید حداقل 5 ماه پس از اولین دوز داده شود تا از پاسخ ایمنی مطلوب اطمینان حاصل شود.
- واکسیناسیون روتین (سنین 15 تا 26): برای افراد 15 تا 26 ساله که واکسیناسیون HPV را شروع می کنند یا دارای نقص ایمنی هستند، سری واکسیناسیون HPV شامل سه دوز است. دوز دوم 1 تا 2 ماه پس از اولین دوز تجویز می شود و سپس دوز سوم 6 ماه پس از اولین دوز تجویز می شود.
- واکسیناسیون فراگیر (سنین 27 تا 45 سال): برای افراد 27 تا 45 ساله که قبلاً واکسن HPV دریافت نکرده اند یا واکسن ناقص انجام داده اند، واکسیناسیون مجدد با گارداسیل 9 توصیه می شود. برنامه دوز برای واکسیناسیون جبرانی ممکن است بر اساس عوامل خطر فردی و سابقه پزشکی متفاوت باشد و ارائه دهندگان مراقبت های بهداشتی می توانند راهنمایی های خاصی را ارائه دهند.
برای افراد مهم است که واکسن HPV را طبق دستورالعملهای توصیه شده و برنامههای دوز دریافت کنند تا از محافظت بهینه در برابر عفونت HPV و بیماریهای مرتبط اطمینان حاصل کنند. ارائه دهندگان مراقبت های بهداشتی می توانند وضعیت واکسیناسیون، سن، عوامل خطر و واجد شرایط بودن واکسیناسیون HPV را ارزیابی کنند و توصیه های شخصی برای زمان و دوز واکسیناسیون ارائه دهند.
آیا عفونت HPV می تواند بر باروری یا بارداری تأثیر بگذارد؟
در بیشتر موارد، عفونت HPV مستقیماً بر باروری یا بارداری تأثیر نمی گذارد. با این حال، برخی از بیماری های مرتبط با HPV، مانند زگیل تناسلی یا تغییرات پیش سرطانی در دهانه رحم، ممکن است نیاز به درمان داشته باشند که می تواند بر باروری یا نتایج بارداری تأثیر بگذارد. علاوه بر این، افراد باردار با تغییرات دهانه رحم مرتبط با HPV درمان نشده ممکن است خطر زایمان زودرس یا عوارض دوران بارداری را داشته باشند. برای افراد باردار با نگرانی های مرتبط با HPV ضروری است که آنها را با ارائه دهنده مراقبت های بهداشتی خود برای مدیریت و نظارت مناسب در میان بگذارند.
آیا می توان آزمایش HPV را در دوران بارداری انجام داد؟
آزمایش HPV را می توان در دوران بارداری انجام داد، اگرچه زمان و شرایط خاص ممکن است بر اساس عوامل فردی و ملاحظات پزشکی متفاوت باشد. آزمایش HPV در دوران بارداری معمولاً در چارچوب غربالگری سرطان دهانه رحم یا پیگیری نتایج غیرطبیعی پاپ اسمیر انجام می شود. ایمنی و اثربخشی تست HPV در دوران بارداری به خوبی مورد مطالعه قرار گرفته است، و به طور کلی هنگامی که توسط متخصصان مراقبت های بهداشتی طبق دستورالعمل های تعیین شده انجام شود، ایمن تلقی می شود.
آیا ویروس HPV از طریق بوسیدن قابل انتقال است؟
انتقال HPV از طریق بوسیدن بعید در نظر گرفته می شود، به خصوص برای عفونت های دهانی HPV. در حالی که HPV از نظر تئوری می تواند از طریق تماس مستقیم پوست به پوست با یک ناحیه آلوده از جمله دهان و لب ها منتقل شود، راه اصلی انتقال HPV از طریق تماس جنسی است. عفونت های دهانی HPV بیشتر با رابطه جنسی دهانی یا سایر فعالیت های جنسی مرتبط با دهان و گلو مرتبط است.
عفونت HPV چه علائمی را در مردان ایجاد می کند؟
عفونت HPV در مردان بسته به نوع HPV و ناحیه آسیب دیده می تواند علائم مختلفی ایجاد کند. علائم شایع عفونت HPV در مردان ممکن است شامل موارد زیر باشد:
- زگیل تناسلی (معمولاً ناشی از انواع کم خطر HPV)
- سرطان آلت تناسلی (مرتبط با انواع پرخطر HPV)
- سرطان مقعد (به ویژه در مردانی که با مردان رابطه جنسی دارند)
- سرطان اوروفارنکس (سرطان های گلو، پایه زبان و لوزه ها)
با این حال، توجه به این نکته مهم است که بسیاری از عفونت های HPV، به ویژه آنهایی که ناشی از انواع پرخطر HPV هستند، ممکن است علائم قابل توجهی در مردان ایجاد نکنند. غربالگری و واکسیناسیون منظم برای جلوگیری از عوارض مرتبط با HPV در مردان و زنان بسیار مهم است.
آیا عفونت HPV در هنگام زایمان از مادر به کودک منتقل می شود؟
انتقال عمودی HPV از مادر به کودک در طول زایمان ممکن است اما نسبتا نادر است. خطر انتقال عمودی به عوامل مختلفی از جمله وضعیت HPV مادر بستگی دارد.
وجود زگیل تناسلی یا ضایعات مرتبط با HPV در هنگام زایمان و سایر عوامل مادری و نوزادی. در مواردی که انتقال عمودی رخ می دهد، می تواند منجر به پاپیلوماتوز تنفسی (پاپیلوماتوز تنفسی مکرر، RRP) در کودک شود که با رشد تومورهای خوش خیم در دستگاه تنفسی مشخص می شود. با این حال، اکثر نوزادانی که از مادران مبتلا به HPV متولد می شوند، RRP ایجاد نمی کنند و خطر کلی انتقال عمودی کم است.
آیا عفونت HPV از طریق اشتراک گذاری وسایل شخصی مانند حوله یا تیغ قابل انتقال است؟
عفونت HPV عمدتاً از طریق تماس مستقیم پوست به پوست، معمولاً در طول فعالیت جنسی منتقل می شود. در حالی که HPV از نظر تئوری می تواند روی سطوحی مانند حوله یا تیغ برای مدت کوتاهی زنده بماند، انتقال از طریق وسایل شخصی مشترک بعید به نظر می رسد. خطر انتقال HPV از اجسام بی جان در مقایسه با تماس مستقیم با پوست یا غشاهای مخاطی آلوده بسیار کمتر است.
آیا عفونت HPV از طریق رابطه جنسی دهانی قابل انتقال است؟
بله، عفونت HPV می تواند از طریق رابطه جنسی دهانی، از جمله تماس دهانی- تناسلی و تماس دهانی- مقعدی، منتقل شود. عفونت های دهانی HPV می تواند در دهان و گلو رخ دهد و منجر به بیماری هایی مانند سرطان دهان و حلق شود. رفتارهای جنسی پرخطر، از جمله رابطه جنسی دهانی محافظت نشده با چندین شریک، خطر عفونت دهانی HPV را افزایش می دهد. واکسیناسیون HPV و اقدامات جنسی ایمن تر می تواند به کاهش خطر عفونت های دهانی مرتبط با HPV و سرطان های مرتبط کمک کند.
تاثیر عفونت HPV بر افراد +LGBTQ چیست؟
عفونت HPV می تواند افراد با هر گرایش جنسی و هویت جنسی، از جمله افراد +LGBTQ را تحت تاثیر قرار دهد. افراد +LGBTQ ممکن است با چالش های منحصر به فردی در رابطه با پیشگیری، غربالگری و درمان HPV مواجه شوند، از جمله:
- نرخ بالاتر برخی از سرطان های مرتبط با HPV، مانند سرطان مقعد و اوروفارنکس، در میان مردانی که با مردان رابطه جنسی دارند (MSM).
- موانع دسترسی به واکسیناسیون HPV و خدمات مراقبت های بهداشتی، از جمله عوامل فرهنگی، تبعیض و عدم آگاهی.
- نگرانی های خاص سلامت جنسی و عوامل خطر، مانند چندین شریک جنسی یا درگیر شدن در رفتارهای جنسی پرخطر.
- تفاوتهای احتمالی در دانش مرتبط با HPV، نرخ غربالگری و نتایج سرطان در جامعه +LGBTQ.
برای افراد +LGBTQ ضروری است که آموزش بهداشت جنسی از نظر فرهنگی شایسته و فراگیر دریافت کنند، به خدمات واکسیناسیون و غربالگری HPV مناسب دسترسی داشته باشند، و در ارتباط آزاد با ارائه دهندگان مراقبت های بهداشتی در رابطه با نیازها و نگرانی های منحصر به فرد خود در ارتباط با عفونت HPV و شرایط مربوطه شرکت کنند.
آیا عفونت HPV می تواند باعث درد یا ناراحتی شود؟
در برخی موارد، عفونت HPV می تواند باعث درد یا ناراحتی شود، به خصوص اگر منجر به بیماری هایی مانند زگیل تناسلی یا سرطان های مرتبط با HPV شود. علائم شایع مرتبط با عفونت HPV ممکن است شامل موارد زیر باشد:
- زگیل تناسلی: این زگیل ها ممکن است باعث خارش، تحریک یا درد شوند، به ویژه اگر در نواحی حساس یا در حین فعالیت جنسی رشد کنند.
- سرطان های مرتبط با HPV: سرطان های پیشرفته یا درمان نشده مرتبط با HPV، مانند سرطان دهانه رحم، مقعد یا اوروفارنکس، بسته به محل و مرحله سرطان ممکن است باعث درد، ناراحتی، خونریزی یا علائم دیگر شوند.
با این حال، بسیاری از عفونت های HPV، به ویژه آنهایی که ناشی از انواع پرخطر HPV هستند، ممکن است در ابتدا علائم قابل توجهی ایجاد نکنند. غربالگری منظم، واکسیناسیون، و ارزیابی فوری پزشکی از علائم مربوطه برای تشخیص زودهنگام و مدیریت شرایط مرتبط با HPV مهم است.
در ادامه خواهید خواند...
- آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی در یک نگاه:
- چرا آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
- چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی:
- چه چیزی در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی
- سوالات متداول
- چگونه از نتایج آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی استفاده می شود؟
- چه زمانی آزمایش HPV (پیلوما ویروس انسانی) یا آزمایش زگیل تناسلی درخواست می شود؟
- پاپیلوما ویروس انسانی (HPV) چگونه منتقل می شود؟
- علائم عفونت پاپیلوما ویروس انسانی (HPV) چیست؟
- عفونت پاپیلوما ویروس انسانی (HPV) چگونه درمان می شود؟
- آیا HPV از راه های غیر جنسی قابل انتقال است؟
- آیا عفونت HPV می تواند علاوه بر سرطان دهانه رحم منجر به انواع دیگر سرطان شود؟
- واکسن HPV گارداسیل 9 ظرفیتی چقدر در پیشگیری از عفونت HPV موثر است؟
- عوارض جانبی احتمالی واکسن HPV چیست؟
- آیا واکسن HPV برای پسران/مردان نیز توصیه می شود؟
- آیا واکسن HPV گارداسیل 9 ظرفیتی را میتوان در دوران بارداری تزریق کرد؟
- آیا عفونت HPV می تواند بر باروری یا بارداری تأثیر بگذارد؟
- آیا می توان آزمایش HPV را در دوران بارداری انجام داد؟
- آیا ویروس HPV از طریق بوسیدن قابل انتقال است؟
- عفونت HPV چه علائمی را در مردان ایجاد می کند؟
- آیا عفونت HPV در هنگام زایمان از مادر به کودک منتقل می شود؟
- آیا عفونت HPV از طریق اشتراک گذاری وسایل شخصی مانند حوله یا تیغ قابل انتقال است؟
- آیا عفونت HPV از طریق رابطه جنسی دهانی قابل انتقال است؟
- تاثیر عفونت HPV بر افراد +LGBTQ چیست؟
- آیا عفونت HPV می تواند باعث درد یا ناراحتی شود؟