- چرا آزمایش پرولاکتین (PRL) درخواست می شود؟
- چه زمانی آزمایش پرولاکتین (PRL) بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش پرولاکتین (PRL):
- چه چیزی در آزمایش پرولاکتین (PRL) مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش پرولاکتین (PRL):
- اهمیت بالینی آزمایش پرولاکتین (PRL):
- سوالات متداول
- چگونه از نتایج آزمایش پرولاکتین (PRL) استفاده می شود؟
- چه زمانی آزمایش پرولاکتین (PRL) درخواست می شود؟
- نتیجه آزمایش پرولاکتین (PRL) چه چیزی را نشان می دهد؟
- آیا چیز دیگری هست که باید بدانم؟
- چه آزمایش های دیگری برای ارزیابی پرولاکتین (PRL) بالا ممکن است انجام شود؟
- اگر پرولاکتین (PRL) بالا است، چرا پزشک درخواست آزمایش تیروئید می کند؟
- تومورهای هیپوفیز که پرولاکتین (PRL) تولید می کنند (پرولاکتینوما) چگونه درمان می شوند؟
- ماکروپرولاکتین چیست؟
- ترشح پرولاکتین (PRL) بین شرایط پایه و تحریک شده چه تفاوتی دارد و چه عواملی می توانند آزاد شدن آن را تحریک کنند؟
- اثرات بالقوه افزایش سطح پرولاکتین (PRL) بر باروری چیست و چگونه می توان آن را در افرادی که به دنبال باردار شدن هستند درمان کرد؟
- پرولاکتین (PRL) چگونه بر متابولیسم استخوان تأثیر می گذارد و چه پیامدهایی برای افراد مبتلا به هیپرپرولاکتینمی دارد؟
- چه رابطه ای بین پرولاکتین (PRL) و عملکرد تیروئید وجود دارد و چگونه ناهنجاری در هر یک از هورمون ها می تواند بر دیگری تأثیر بگذارد؟
- پرولاکتین (PRL) چگونه بر عملکرد ایمنی تأثیر می گذارد و چه پیامدهایی برای بیماری های خودایمنی دارد؟
- رابطه بین پرولاکتین (PRL) و استرس چیست و استرس چگونه می تواند بر ترشح پرولاکتین تأثیر بگذارد؟
- پرولاکتین (PRL) چگونه بر رفتار و شناخت تأثیر می گذارد و چه پیامدهایی برای اختلالات روانپزشکی دارد؟
- نقش پرولاکتین (PRL) در چرخه قاعدگی چیست و اختلالات در ترشح آن چگونه می تواند بر سلامت باروری تأثیر بگذارد؟
- چه رابطه ای بین پرولاکتین (PRL) و ترشح انسولین وجود دارد و چگونه ناهنجاری در هر دو هورمون می تواند بر سلامت متابولیک تأثیر بگذارد؟
آزمایش پرولاکتین (PRL) | Prolactin
پرولاکتین (PRL) هورمونی است که توسط غده هیپوفیز، در پایه مغز ساخته می شود. پرولاکتین (PRL) باعث رشد سینه ها و تولید شیر در دوران بارداری و بعد از تولد می شود. سطح پرولاکتین به طور معمول برای زنان باردار و تازه مادران بالا است. سطوح به طور معمول برای زنان غیر باردار و برای مردان پایین است.
چرا آزمایش پرولاکتین (PRL) درخواست می شود؟
- برای کمک به بررسی جریان غیرقابل توضیح شیر مادر (گالاکتوره)، ترشحات غیر طبیعی از نوک پستان، عدم وجود دوره های قاعدگی و/ یا ناباروری در زنان
- در مردان، برای کمک به تشخیص علت کاهش میل جنسی و/ یا اختلال نعوظ
- برای شناسایی و مانیتور تومور هیپوفیز که پرولاکتین تولید می کند (پرولاکتینوم)
چه زمانی آزمایش پرولاکتین (PRL) بایستی انجام شود؟
- هنگامی که علائم افزایش پرولاکتین مانند مشکلات بینایی و سردرد را دارید.
- در حین بررسی های ناباروری ناباروری
- برای پیگیری ماکروپرولاکتین
- وقتی یک مرد تستوسترون پایینی دارد
- به طور دوره ای برای مانیتور عود تومور هیپوفیز
آمادگی قبل از انجام آزمایش پرولاکتین (PRL):
- به مدت 12 ساعت قبل از جمع آوری نمونه از مولتی ویتامین ها یا مکمل های غذایی حاوی بیوتین (ویتامین B7) که معمولا در مکمل ها و مولتی ویتامین های مو، پوست و ناخن یافت می شود، استفاده نکنید.
- نمونه باید 2 تا 4 ساعت پس از بیدار شدن جمع آوری شود. ترجیحا سه ساعت قبل از نمونه گیری از خواب بیدار شوید.
- بهترین زمان برای نمونه گیری مابین ساعت 8 تا 10 صبح است، نیم ساعت قبل از جمع آوری نمونه، از استرس عاطفی، ورزش و مصرف پروتئین خودداری کنید، همه اینها باعث افزایش سطح پرولاکتین می شود.
- 24 ساعت قبل از انجام آزمایش از فعالیت جنسی و تحریک سینه پرهیز نمایید.
- بیماری های زمینه ای و داروهای هورمونی مصرف شده را حتما به آزمایشگاه اطلاع دهید. مثلا در مواردی کم کاری تیروئید اولیه می تواند PRL را افزایش دهد.
- در هنگام خواب افزایش می یابد و اوج آن در اوایل صبح است.
چه چیزی در آزمایش پرولاکتین (PRL) مورد بررسی قرار می گیرد؟
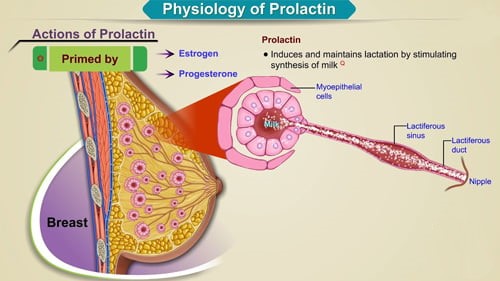
پرولاکتین (PRL) هورمونی است که نقش اصلی آن افزایش تولید شیر مادر (شیردهی) است. به طور معمول در زنان در دوران بارداری و بلافاصله پس از زایمان افزایش می یابد. به طور معمول در مردان و زنان غیر باردار کم است. این آزمایش میزان پرولاکتین (PRL) خون را اندازه گیری می کند.
پرولاکتین (PRL) توسط قسمت جلویی (قدامی) غده هیپوفیز، اندامی به اندازه انگور که در پایه مغز قرار دارد، تولید می شود. ماده شیمیایی مغز دوپامین و هورمون استروژن تولید پرولاکتین و آزاد شدن آن از غده هیپوفیز را کنترل می کنند. ماده شیمیایی اصلی کنترل کننده ترشح پرولاکتین دوپامین است که ترشح پرولاکتین از هیپوفیز را مهار می کند. پرولاکتین (PRL) در پاسخ به هورمون آزاد کننده تیروتروپین و سایر عوامل از هیپوفیز آزاد می شود.
در دوران بارداری، هورمون های پرولاکتین (PRL)، استروژن و پروژسترون رشد سینه و تولید شیر را تحریک می کنند. پس از زایمان، پرولاکتین (PRL) به شروع و حفظ شیر مادر کمک می کند. اگر زنی شیر ندهد، سطح پرولاکتین او به زودی به سطح قبل از بارداری کاهش می یابد. اگر او شیر می دهد، شیر خوردن توسط شیرخوار نقش مهمی در ترشح پرولاکتین دارد. یک مکانیسم بازخوردی بین دفعات شیردهی نوزاد و میزان پرولاکتین آزاد شده توسط هیپوفیز و همچنین مقدار شیر تولید شده وجود دارد. در افراد عادی، غلظت پرولاکتین در پاسخ به محرک های فیزیولوژیکی مانند خواب، استرس، ورزش، آمیزش جنسی و هیپوگلیسمی افزایش می یابد.
پاتوفیزیولوژی پرولاکتین (PRL):
- عملکرد اصلی پرولاکتین (PRL) شروع و حفظ شیردهی است.
- پرولاکتین (PRL) یک هورمون لاکتوژنیک است که توسط غده هیپوفیز سنتز می شود.
- پرولاکتین (PRL) باعث رشد مجاری، توسعه سیستم لوبولار و سنتز تولید شیر می شود.
- پرولاکتین (PRL) یک هورمون هیپوفیز قدامی برای شروع و حفظ شیردهی است.
- ترشح پرولاکتین (PRL) با مکیدن تحریک می شود و با استرس سرکوب می شود.
- تا زمان بلوغ، هر دو جنس نر و ماده در یک سطح هستند.
- سطح استروژن باعث افزایش سطح پرولاکتین در زنان می شود.
- هورمون مهارکننده پرولاکتین (PRL) همان دوپامین است.
- فاکتور آزاد کننده پرولاکتین (PRF)، که یک هورمون آزاد کننده تیروتروپین (TRH) است.
- دوپامین ترشح پرولاکتین را کنترل می کند. وقتی دوپامین بیشتر باشد، پرولاکتین کمتر است.
- ACTH با استرس افزایش می یابد و منجر به افزایش سطح پرولاکتین (PRL) می شود.
- آخرین حلقه بازخورد پرولاکتین (PRL) بین هیپوفیز و هیپوتالاموس است.
- در طول خواب سطح پرولاکتین (PRL) 2 تا 3 برابر افزایش می یابد.
- پرولاکتین (PRL) مانند سایر هورمون ها دارای گیرنده ای بر روی غشای سلولی اندام های هدف مانند سینه، رحم، غده فوق کلیوی، بیضه ها، تخمدان، کلیه و کبد است.
مانند چندین هورمون هیپوفیز، پرولاکتین (PRL) به روش شبانه روزی ترشح می شود که بالاترین سطوح در طول خواب و نادری بین ساعت 10 صبح تا ظهر رخ می دهد. پرولاکتین (PRL) به صورت ضربانی ترشح می شود، دامنه و فرکانس آن نه تنها در طول روز متفاوت است، بلکه تحت تأثیر انواع محرک های فیزیولوژیکی (مانند استرس، بارداری، ورزش) قرار می گیرد.
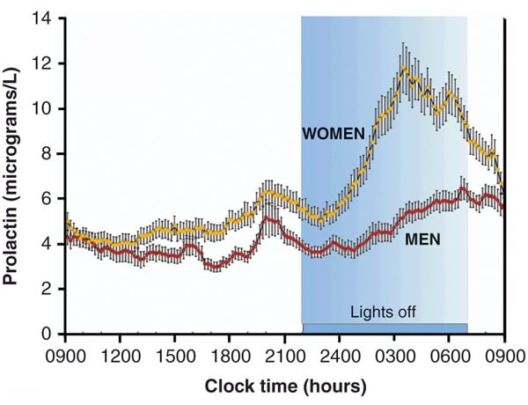
الگوهای ترشح پرولاکتین در طول شبانه روز
پرولاکتین (PRL) بر روی بافت پستان اثر میکند، جایی که در شرایط پرایمینگ استروژن، شیردهی را تحریک میکند. پرولاکتین (PRL) همچنین در هیپوتالاموس برای مهار ترشح هورمون آزاد کننده گنادوتروپین (GnRH) عمل می کند. مهار GnRH منجر به کاهش ترشح LH و FSH از غده هیپوفیز قدامی می شود. در زنان، این امر منجر به کاهش سنتز و ترشح استروژن و پروژسترون توسط تخمدان ها، همراه با عدم بلوغ فولیکولی تخمدان (تخمک گذاری) می شود.
در مردان، کمبود FSH و LH باعث کاهش تولید بیضه و سنتز تستوسترون، همراه با توقف اسپرماتوژنز می شود. همچنین پیشنهاد شده است که هیپرپرولاکتینمی ممکن است تولید آندروژن آدرنال را تحریک کند و بر پاسخگویی ایمنی تأثیر بگذارد.
یکی از علل شایع افزایش غیرطبیعی سطح پرولاکتین (PRL)، پرولاکتینوما، تومور غده هیپوفیز است که باعث تولید بیش از حد پرولاکتین می شود. پرولاکتینوما شایع ترین نوع تومور هیپوفیز است و معمولا خوش خیم است. بیشتر در زنان ایجاد می شوند اما در مردان نیز یافت می شوند. علائم می تواند هم از اثرات ناخواسته پرولاکتین اضافی مانند تولید شیر در خانمی که باردار یا شیرده نیست و به ندرت در یک مرد (گالاکتوره) و هم از اندازه و محل تومور ناشی شود.
عوامل دیگر بیماری عملکردی و ارگانیک هیپوتالاموس، کم کاری تیروئید اولیه، فشرده شدن ساقه هیپوفیز، ضایعات دیواره قفسه سینه، نارسایی کلیه، بیماری تخمدان پلی کیستیک و تومورهای نابجا هستند.
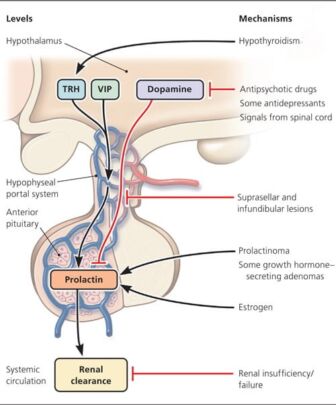
هورمون آزاد کننده تیروتروپین (TRH) نه تنها ترشح TSH را تحریک می کند، بلکه ترشح پرولاکتین (PRL) را نیز تحریک می کند، بنابراین هیپرپرولاکتینمی خفیف دیده شده در کم کاری تیروئید اولیه (تیروئید) و ثانویه (هیپوفیز) را توضیح می دهد. بنابراین، آزمایشهای عملکرد تیروئید (تیروکسین آزاد [FT4] و TSH) همیشه برای رد کم کاری تیروئید زمانی که بیمار مبتلا به هیپرپرولاکتینمی ارزیابی میشود، نشان داده میشود. درمان جایگزینی هورمون تیروئید معمولاً سطح پرولاکتین (PRL) را به حالت عادی برمی گرداند.
پرولاکتین و هورمون TRH
اگر غده هیپوفیز قدامی و/یا تومور به میزان قابل توجهی بزرگ شوند، می تواند به عصب بینایی فشار وارد کند و باعث سردرد و مشکلات بینایی شود. همچنین می تواند با سایر هورمون هایی که غده هیپوفیز تولید می کند تداخل ایجاد کند. در زنان، پرولاکتینوما می تواند باعث ناباروری و بی نظمی در قاعدگی شود، در حالی که در مردان این تومورها می توانند باعث کاهش تدریجی عملکرد جنسی و میل جنسی شوند. پرولاکتینوما در صورت عدم درمان ممکن است در نهایت به بافت های اطراف آسیب برساند.
پرولاکتینوما ممکن است به ندرت در دوران کودکی یا نوجوانی ظاهر شود. در دختران، اختلال در عملکرد قاعدگی و گالاکتوره ممکن است دیده شود، در حالی که در پسران، تاخیر در رشد بلوغ و هیپوگنادیسم اغلب وجود دارد. گزینه های درمانی مانند بیماران بزرگسال است.
هیپرپرولاکتینمی همچنین ممکن است به دلیل وجود یک کمپلکس با جرم مولکولی بالا از پرولاکتین به نام ماکروپرولاکتین (معمولاً به دلیل اتصال پرولاکتین به ایمونوگلوبولین) ایجاد شود. در این شرایط بیمار بدون علامت است. هیپرپرولاکتینمی منتسب به ماکروپرولاکتین یکی از علل شایع تشخیص نادرست و سوء مدیریت بیماران است. اگر در حضور سطوح پرولاکتین (PRL) بالا، علائم و نشانه های هیپرپرولاکتینمی وجود نداشته باشد یا مطالعات تصویربرداری هیپوفیز آموزنده نباشد، باید ماکروپرولاکتین را در نظر گرفت.
عوامل مداخله گر در آزمایش پرولاکتین (PRL):
- استرس ناشی از بیماری، ضربه، جراحی یا حتی ترس از آزمایش خون می تواند سطح پرولاکتین را افزایش دهد.
- سطح پرولاکتین به دنبال ورزش یا معاینه یا تحریک پستان اخیر به طور موقت افزایش می یابد.
- آزمایش های تشخیصی با استفاده از مواد رادیواکتیو، جراحی اخیر، یا همولیز نمونه خون ممکن است نتایج آزمایش را تغییر دهد.
- داروهایی که ممکن است سطح پرولاکتین را افزایش دهند: آنتی سایکوتیک ها، سایمتیدین، کلومیپرامین، کوکائین، دانازول، انالاپریل، فوروزماید، انسولین، لابتلول، مژسترول، متیل دوپا، متوکلوپرامید، مورفین، داروهای ضد بارداری خوراکی، فنی توئین، ریسپریدون، داروهای ضد افسردگی سه حلقه ای، وراپامیل.
- داروهایی که ممکن است سطح پرولاکتین را کاهش دهند: ضد تشنج، بروموکریپتین، کلسی تونین، سیکلوسپورین، دگزامتازون، استروژن، فیناستراید، لوودوپا، متوکلو پرامید، مورفین، نیفدیپین، اکتروتید، فنی توئین، تاموکسیفن.
اهمیت بالینی آزمایش پرولاکتین (PRL):
افزایش سطح سرمی:
- گالاکتوره: گالاکتوره حجیم می تواند ناشی از افزایش سطح پرولاکتین باشد. ترشحات با حجم کم از نوک پستان بسیار شایع است و پاتولوژیک نیست مگر اینکه خونی باشد.
- آمنوره: بیمارانی که قاعدگی طبیعی داشته اند و سپس قاعدگی کامل قطع شود، ممکن است سطح پرولاکتین آنها بالا باشد. متعاقباً مشخص شد که بسیاری از آنها آدنوم هیپوفیز ترشح کننده پرولاکتین دارند.
- تومور هیپوفیز ترشح کننده پرولاکتین: بیشتر آنها آدنوم های خوش خیم از نوع اسیدوفیل هستند.
- بیماری های تزریقی هیپوتالاموس و ساقه هیپوفیز (مانند گرانولوما، سارکوئیدوز)
- سرطان متاستاتیک غده هیپوفیز: تخریب پاتولوژیک هیپوتالاموس یا هیپوفیز می تواند مکانیسم های تنظیمی مهار کننده پرولاکتین را از بین ببرد.
- کم کاری تیروئید: بیماران مبتلا به کم کاری تیروئید به دلیل نارسایی تیروئید، سطح TRH را افزایش می دهند. TRH همچنین تولید پرولاکتین را تحریک می کند.
- سندرم پارانئوپلاستیک: سرطان های این بیماری با تولید نابجای پرولاکتین مرتبط هستند.
- استرس (به عنوان مثال، بی اشتهایی عصبی، جراحی، ورزش شدید، تروما، بیماری شدید): پاتوفیزیولوژی این مشاهدات شناخته شده نیست.
- Empty sella syndrome: این بیماران دارای سلا تورکیکای بزرگی هستند که در عکس های اشعه ایکس مشخص شده است، اما آدنوم هیپوفیز ندارند، با این حال، سطح پرولاکتین آنها افزایش یافته است.
- سندرم تخمدان پلی کیستیک: پاتوفیزیولوژی این مشاهدات به خوبی شناخته نشده است.
- نارسایی کلیه: این بیماران احتمالاً کاهش کلیرانس پرولاکتین دارند.
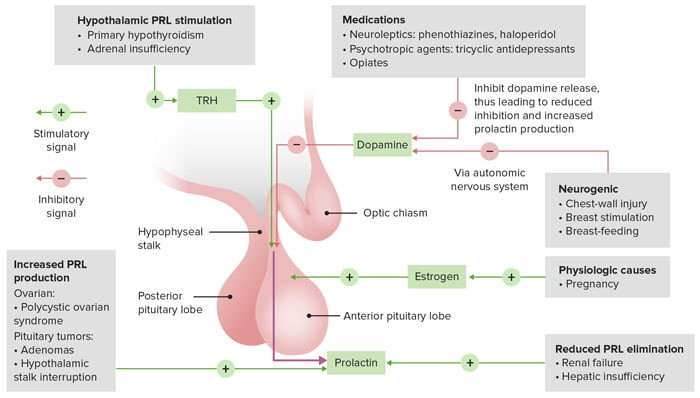
دلایل افزایش پرولاکتین (PRL)
کاهش سطح سرمی:
- آپوپلکسی هیپوفیز (سندرم شیهان): زنانی که خونریزی شدید بعد از زایمان دارند، دچار فروپاشی گردش خون میشوند. غدد هیپوفیز دچار انفارکتوس می شوند. سطح پرولاکتین همراه با سایر هورمون های هیپوفیز کاهش می یابد.
- تخریب هیپوفیز توسط تومور (کرانیوفارنژیوما): هر بیماری که غده هیپوفیز را تخریب کند، البته با کاهش سطح پرولاکتین همراه خواهد بود.
- ژنیکوماستی
- هیرسوتیسم
- هیپوگنادیسم
- پوکی استخوان
- انفارکتوس هیپوفیز
- نکروز هیپوفیز
سوالات متداول
چگونه از نتایج آزمایش پرولاکتین (PRL) استفاده می شود؟
ممکن است از آزمایش پرولاکتین همراه با سایر آزمایش های هورمونی برای کمک به موارد زیر استفاده شود:
- تعیین علت تولید شیر مادر که با بارداری یا شیردهی مرتبط نیست (گالاکتوره)
- علت ناباروری و اختلال نعوظ در مردان را تشخیص دهید
- علت بی نظمی قاعدگی و/یا ناباروری در زنان را تشخیص دهید
- شناسایی و تشخیص تومورهایی که پرولاکتین اضافی تولید می کنند (پرولاکتینوم)، نظارت بر درمان آنها و تشخیص عود
- ارزیابی عملکرد هیپوفیز قدامی یا تشخیص برخی اختلالات هیپوفیز دیگر
چه زمانی آزمایش پرولاکتین (PRL) درخواست می شود؟
آزمایش پرولاکتین ممکن است در موارد زیر درخواست شود:
- فرد دارای علائم و نشانه های پرولاکتینوم است، مانند سردردهای غیر قابل توضیح، اختلال بینایی، و/یا ترشحات غیر قابل توضیح از نوک پستان.
- یک زن ناباروری یا دوره های قاعدگی نامنظم را تجربه می کند
- یک مرد علائمی مانند کاهش میل جنسی (لبیدو)، ترشح از نوک پستان، یا ناباروری دارد یا سطح تستوسترون پایینی دارد.
- هنگامی که فردی مبتلا به پرولاکتینوما است، ممکن است سطوح پرولاکتین به صورت دوره ای برای مانیتور رشد تومور و پاسخ آن به درمان درخواست شود. آنها همچنین ممکن است در فواصل منظم برای پایش عود پرولاکتینوما درخواست شوند.
- هنگامی که یک پزشک مشکوک به اختلال هیپوفیز مانند هیپوفیز است، ممکن است سطح پرولاکتین همراه با سایر سطوح هورمون مانند هورمون رشد درخواست شود.
- هنگامی که فردی دارای بیماری است یا داروهایی مصرف می کند که ممکن است بر تولید دوپامین تأثیر بگذارد، گاهی اوقات ممکن است غلظت پرولاکتین کنترل شود.
نتیجه آزمایش پرولاکتین (PRL) چه چیزی را نشان می دهد؟
مردان و زنان غیر باردار معمولاً فقط مقادیر کمی پرولاکتین در خون خود دارند. با این حال، سطح پرولاکتین باید بر اساس زمان جمع آوری آنها ارزیابی شود. سطوح در یک دوره 24 ساعته متفاوت است، در هنگام خواب افزایش می یابد و در اوایل صبح به اوج خود می رسد. در حالت ایده آل، نمونه خون فرد باید 2 تا 4 ساعت پس از بیدار شدن از خواب گرفته شود.
سطح بالای پرولاکتین در دوران بارداری و بعد از زایمان در حالی که مادر در حال شیردهی است طبیعی است.
سطح بالا ممکن است با چند شرایط دیگر نیز دیده شود، مانند:
- تومورهایی که پرولاکتین تولید و آزاد می کنند (پرولاکتینوم)
- اختلال خوردن بی اشتهایی عصبی
- بیماری های هیپوتالاموس
- تیروئید کم کار (کم کاری تیروئید)
- بیماری کلیوی
- بیماری کبد
- سندرم تخمدان پلی کیستیک
- سایر بیماری ها و تومورهای هیپوفیز
سطوح پرولاکتین که کمتر از حد طبیعی است معمولاً درمان نمی شوند، اما ممکن است نشان دهنده کاهش کلی هورمون های هیپوفیز ناشی از اختلال هیپوفیز مانند هیپوفیز باشد.
آیا چیز دیگری هست که باید بدانم؟
پرولاکتینوما اغلب کوچک هستند. همراه با سطح پرولاکتین، یک پزشک ممکن است MRI (تصویربرداری تشدید مغناطیسی) از مغز را برای تعیین و تعیین اندازه تومور و همچنین اندازه غده هیپوفیز انجام دهد.
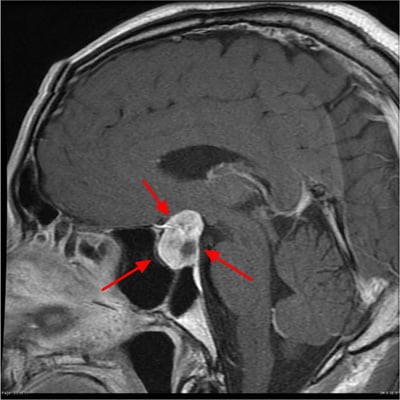
MRI غده هیپوفیز
چه آزمایش های دیگری برای ارزیابی پرولاکتین (PRL) بالا ممکن است انجام شود؟
بسته به هدف آزمایش، تست های دیگری که ممکن است انجام شوند عبارتند از:
- سطح تستوسترون معمولاً در مردان زمانی که پرولاکتین بالا باشد پایین خواهد بود
- هورمون محرک فولیکول (FSH) و هورمون لوتئینه کننده (LH) – برای کمک به ارزیابی تخمک گذاری و باروری
- MRI مغز – برای نشان دادن بزرگی هیپوفیز و کمک به تعیین محل تومور
- معاینه چشم – برای ارزیابی مشکلات بینایی
افزایش سطح پرولاکتین (PRL) نیاز به تست های آزمایشگاهی بیشتری دارد تا اطمینان حاصل شود که این افزایش به دلیل ماکروپرولاکتین نیست.
اگر پرولاکتین (PRL) بالا است، چرا پزشک درخواست آزمایش تیروئید می کند؟
افزایش سطح پرولاکتین (PRL) اغلب در افراد مبتلا به کم کاری تیروئید دیده می شود (اگرچه باعث ایجاد آن نمی شود). اگر پرولاکتین بالا دارید، پزشک به احتمال زیاد شما را برای کم کاری تیروئید آزمایش می کند.
تومورهای هیپوفیز که پرولاکتین (PRL) تولید می کنند (پرولاکتینوما) چگونه درمان می شوند؟
این تومورها ممکن است با داروهایی که مانند دوپامین عمل می کنند (مانند بروموکریپتین یا کابرگولین) برای کاهش تولید پرولاکتین (PRL) درمان شوند. درمان می تواند سطح پرولاکتین و علائم را کاهش دهد و باروری را بازگرداند، اما ممکن است داروها برای چندین ماه یا سال مصرف شوند. اگر تومورها بزرگ باشند یا به درمان پاسخ ندهند، گاهی اوقات جراحی لازم است. این جراحی ظریف است و به یک جراح مجرب نیاز دارد. گاهی اوقات، با وجود دارو و/یا جراحی، تومور عود می کند.
ماکروپرولاکتین چیست؟
تعدادی از افراد سالم سطح پرولاکتین (PRL) بالایی دارند زیرا برخی از پرولاکتین موجود در خون آنها “ماکروپرولاکتین” است. ماکروپرولاکتین، پرولاکتینی است که به طور معمول به پروتئین (ایمونوگلوبولین) متصل است، در بدن فعال نیست و وجود بیماری را نشان نمی دهد. اگر افزایش پرولاکتین در بیماران بدون علامت مشاهده شود، آزمایش های آزمایشگاهی بیشتری ممکن است انجام شود تا مطمئن شود که این به دلیل ماکروپرولاکتین نیست.
ترشح پرولاکتین (PRL) بین شرایط پایه و تحریک شده چه تفاوتی دارد و چه عواملی می توانند آزاد شدن آن را تحریک کنند؟
ترشح پایه پرولاکتین (PRL) به سطح پایین پرولاکتینی اطلاق می شود که بدون توجه به محرک های خارجی به طور مداوم توسط غده هیپوفیز در طول روز ترشح می شود. از طرف دیگر، ترشح پرولاکتین تحریک شده به افزایش ترشح پرولاکتین اشاره دارد که در پاسخ به عوامل مختلفی مانند شیردهی، استرس، ورزش، فعالیت جنسی و خواب رخ می دهد.
عوامل متعددی وجود دارد که می تواند ترشح پرولاکتین را تحریک کند، از جمله تحریک نوک پستان در دوران شیردهی، استرس، فعالیت بدنی، برخی داروها مانند داروهای ضد روان پریشی، مواد افیونی، و داروهای ضد افسردگی و خواب. علاوه بر این، ترشح پرولاکتین نیز تحت تأثیر هیپوتالاموس است که دوپامین را برای مهار ترشح پرولاکتین آزاد می کند و هورمون آزاد کننده تیروتروپین (TRH) که ترشح پرولاکتین را تحریک می کند.
شایان ذکر است که هیپرپرولاکتینمی یا سطوح بالای غیرطبیعی پرولاکتین می تواند پیامدهای بالینی متعددی از جمله ناباروری، بی نظمی های قاعدگی و کاهش میل جنسی داشته باشد.
اثرات بالقوه افزایش سطح پرولاکتین (PRL) بر باروری چیست و چگونه می توان آن را در افرادی که به دنبال باردار شدن هستند درمان کرد؟
افزایش سطح پرولاکتین (PRL)، وضعیتی که به عنوان هیپرپرولاکتینمی شناخته می شود، می تواند اثرات متعددی بر باروری در مردان و زنان داشته باشد. در زنان، سطوح بالای پرولاکتین میتواند تخمکگذاری و چرخههای قاعدگی را مختل کند و منجر به پریودهای نامنظم یا غایب و کاهش باروری شود. زنان مبتلا به هیپرپرولاکتینمی نیز ممکن است کاهش میل جنسی و مشکل در برانگیختگی جنسی را تجربه کنند. در مردان، سطوح بالای پرولاکتین می تواند منجر به کاهش تولید و باروری اسپرم و همچنین کاهش میل جنسی و اختلال نعوظ شود.
درمان هیپرپرولاکتینمی به علت زمینه ای بستگی دارد. در مواردی که تومور باعث افزایش سطح پرولاکتین می شود، برداشتن جراحی یا پرتودرمانی ممکن است ضروری باشد. در موارد دیگر می توان از داروهایی مانند آگونیست های دوپامین برای کاهش سطح پرولاکتین و بازگرداندن باروری طبیعی استفاده کرد.
آگونیست های دوپامین با تحریک گیرنده های دوپامین در هیپوتالاموس عمل می کنند که به نوبه خود ترشح پرولاکتین از غده هیپوفیز را مهار می کند. آگونیست های دوپامین که معمولاً تجویز می شوند شامل بروموکریپتین و کابرگولین هستند.
پرولاکتین (PRL) چگونه بر متابولیسم استخوان تأثیر می گذارد و چه پیامدهایی برای افراد مبتلا به هیپرپرولاکتینمی دارد؟
نشان داده شده است که پرولاکتین (PRL) اثرات پیچیده ای بر متابولیسم استخوان دارد. به طور کلی، سطوح بالای پرولاکتین با کاهش تراکم استخوان و افزایش خطر پوکی استخوان همراه است. این به این دلیل است که پرولاکتین می تواند از عملکرد استئوبلاست ها، که سلول های مسئول ساخت بافت استخوانی جدید هستند، جلوگیری کند، در حالی که فعالیت استئوکلاست ها، که سلول های مسئول تجزیه بافت استخوانی هستند را نیز تحریک می کند.
علاوه بر این اثرات مستقیم بر روی سلول های استخوانی، پرولاکتین (PRL) ممکن است به طور غیرمستقیم بر متابولیسم استخوان با تغییر سطح هورمون های دیگر که در سلامت استخوان نقش دارند، مانند استروژن و تستوسترون، تأثیر بگذارد.
برای افراد مبتلا به هیپرپرولاکتینمی، پیامدهای آن برای سلامت استخوان می تواند قابل توجه باشد. هیپرپرولاکتینمی مزمن می تواند منجر به کاهش تراکم استخوان و افزایش خطر شکستگی شود، به ویژه در زنان یائسه که در حال حاضر در معرض افزایش خطر پوکی استخوان هستند.
نشان داده شده است که درمان هیپرپرولاکتینمی با داروهای آگونیست دوپامین باعث بهبود تراکم استخوان و کاهش خطر شکستگی در برخی بیماران می شود. با این حال، استفاده طولانی مدت از آگونیست های دوپامین ممکن است با عوارض جانبی دیگری مانند حالت تهوع، سردرد و سرگیجه همراه باشد و باید به دقت توسط یک متخصص مراقبت های بهداشتی نظارت شود.
برای افراد مبتلا به هیپرپرولاکتینمی مهم است که در مورد سلامت استخوان خود با ارائه دهنده مراقبت های بهداشتی خود صحبت کنند و تحت غربالگری منظم برای پوکی استخوان قرار گیرند، به خصوص اگر آنها سایر عوامل خطر مانند سابقه خانوادگی این بیماری، وزن کم بدن، یا سابقه سیگار کشیدن یا مصرف الکل بیش از حد را داشته باشند.
چه رابطه ای بین پرولاکتین (PRL) و عملکرد تیروئید وجود دارد و چگونه ناهنجاری در هر یک از هورمون ها می تواند بر دیگری تأثیر بگذارد؟
سطوح غیر طبیعی پرولاکتین (PRL) می تواند منجر به تغییراتی در عملکرد تیروئید شود. سطوح بالای پرولاکتین می تواند تولید هورمون محرک تیروئید (TSH) را سرکوب کند و متعاقباً تولید هورمون های تیروئید را کاهش دهد. این می تواند منجر به علائم کم کاری تیروئید، مانند خستگی، افزایش وزن و عدم تحمل سرما شود.
برعکس، ناهنجاری در عملکرد تیروئید نیز می تواند بر سطح پرولاکتین تأثیر بگذارد. کم کاری تیروئید و پرکاری تیروئید هر دو می توانند منجر به افزایش سطح پرولاکتین شوند که می تواند در باروری اختلال ایجاد کند و باعث بی نظمی قاعدگی در زنان شود.
پرولاکتین (PRL) چگونه بر عملکرد ایمنی تأثیر می گذارد و چه پیامدهایی برای بیماری های خودایمنی دارد؟
نشان داده شده است که پرولاکتین (PRL) دارای اثرات تعدیل کننده سیستم ایمنی است، به این معنی که می تواند بر عملکرد سیستم ایمنی تاثیر بگذارد. گیرنده های پرولاکتین در سلول های ایمنی مختلف از جمله لنفوسیت های B و T، سلول های کشنده طبیعی، ماکروفاژها و سلول های دندریتیک یافت می شوند. هنگامی که پرولاکتین به این گیرنده ها متصل می شود، می تواند بر فعال شدن، تکثیر و تمایز سلول های ایمنی تأثیر بگذارد.
مطالعات نشان داده اند که سطوح بالای پرولاکتین (PRL) می تواند منجر به افزایش تولید سیتوکین های پیش التهابی مانند اینترلوکین-6 (IL-6) و فاکتور نکروز تومور آلفا (TNF-α) شود که در ایجاد بیماری های خود ایمنی نقش دارند. علاوه بر این، پرولاکتین میتواند تولید اتوآنتیبادیها را تحریک کند، آنتیبادیهایی که به بافتهای بدن حمله میکنند و در ایجاد بیماریهای خودایمنی نقش دارند.
پرولاکتین همچنین در پاتوژنز بیماری های خودایمنی خاص، مانند لوپوس اریتماتوز سیستمیک (SLE) و آرتریت روماتوئید (RA) نقش دارد. در SLE، سطوح بالای پرولاکتین با فعالیت و شدت بیماری مرتبط است، در حالی که در RA نشان داده شده است که پرولاکتین باعث التهاب و تخریب مفاصل می شود.
رابطه بین پرولاکتین (PRL) و استرس چیست و استرس چگونه می تواند بر ترشح پرولاکتین تأثیر بگذارد؟
پرولاکتین (PRL) و استرس رابطه پیچیده ای دارند و استرس بر ترشح پرولاکتین تأثیر می گذارد. تجربیات استرس زا می تواند منجر به ترشح هورمون های مختلفی از جمله هورمون آزاد کننده کورتیکوتروپین (CRH) و هورمون آدرنوکورتیکوتروپیک (ACTH) شود که می تواند بر عملکرد محور هیپوتالاموس-هیپوفیز-گناد (HPG) تأثیر بگذارد و متعاقباً بر ترشح پرولاکتین تأثیر بگذارد.
مطالعات نشان داده اند که استرس حاد می تواند سطح پرولاکتین (PRL) را افزایش دهد، در حالی که استرس مزمن ممکن است منجر به کاهش ترشح پرولاکتین شود. مکانیسم های دقیق زیربنای این رابطه هنوز به طور کامل شناخته نشده است، اما ممکن است به تعامل بین هورمون های استرس و انتقال دهنده های عصبی دخیل در تنظیم ترشح پرولاکتین مربوط باشد.
علاوه بر این، تحقیقات نشان داده است که پرولاکتین (PRL) ممکن است با تعدیل فعالیت محور هیپوتالاموس-هیپوفیز-آدرنال (HPA) که مسئول تولید هورمون های استرس مانند کورتیزول است، در پاسخ بدن به استرس نقش داشته باشد. نشان داده شده است که پرولاکتین باعث کاهش فعالیت محور HPA و کاهش ترشح کورتیزول در پاسخ به استرس می شود.
پرولاکتین (PRL) چگونه بر رفتار و شناخت تأثیر می گذارد و چه پیامدهایی برای اختلالات روانپزشکی دارد؟
نشان داده شده است که پرولاکتین (PRL) بر رفتار و شناخت انسان و حیوانات تأثیر می گذارد. گیرنده های پرولاکتین در سرتاسر مغز یافت می شوند که نقش پرولاکتین را در تنظیم عملکرد و رفتار مغز نشان می دهد.
تحقیقات نشان داده است که پرولاکتین (PRL) ممکن است اثرات مفیدی بر خلق و خو، اضطراب و پاسخ استرس داشته باشد. مطالعات نشان داده اند که سطوح بالا پرولاکتین می تواند منجر به کاهش رفتارهای شبه اضطرابی در جوندگان شود، در حالی که سطوح پایین پرولاکتین با افزایش اضطراب و علائم افسردگی در انسان مرتبط است.
علاوه بر این، پرولاکتین در رفتار اجتماعی و رفتار مادری در حیوانات نقش دارد. سطح پرولاکتین در دوران بارداری و شیردهی افزایش می یابد و تحقیقات نشان داده است که پرولاکتین ممکن است در پیوند بین مادر و فرزندان آنها نقش داشته باشد.
اختلالات در ترشح پرولاکتین (PRL) با اختلالات روانپزشکی مختلف همراه است. افزایش سطح پرولاکتین در افراد مبتلا به اسکیزوفرنی، اختلال دوقطبی و اختلال افسردگی اساسی مشاهده شده است. در برخی موارد، افزایش سطح پرولاکتین ممکن است یکی از عوارض جانبی داروهای ضد روان پریشی مورد استفاده برای درمان این اختلالات باشد.
مطالعات همچنین نشان داده اند که پرولاکتین ممکن است در پاتوفیزیولوژی افسردگی پس از زایمان و اختلال نارسایی پیش از قاعدگی (PMDD) نقش داشته باشد. زنان مبتلا به PMDD در مقایسه با زنان بدون PMDD سطوح پایین تری از پرولاکتین دارند.
نقش پرولاکتین (PRL) در چرخه قاعدگی چیست و اختلالات در ترشح آن چگونه می تواند بر سلامت باروری تأثیر بگذارد؟
در زنان، سطح پرولاکتین (PRL) معمولاً پس از تخمکگذاری افزایش مییابد و تا شروع چرخه قاعدگی بعدی بالا باقی میماند. این افزایش پرولاکتین می تواند به آماده سازی بافت سینه برای تولید شیر و همچنین به سرکوب تخمک گذاری کمک کند.
اختلال در ترشح پرولاکتین (PRL) می تواند اثرات قابل توجهی بر سلامت باروری داشته باشد. سطوح بالای پرولاکتین که به عنوان هیپرپرولاکتینمی شناخته می شود، می تواند عملکرد طبیعی تخمدان ها را مختل کند و در تخمک گذاری اختلال ایجاد کند و منجر به پریودهای نامنظم یا حتی قطع کامل قاعدگی شود. علاوه بر این، هیپرپرولاکتینمی می تواند باعث کاهش سطح استروژن شود که می تواند منجر به علائمی مانند خشکی واژن، گرگرفتگی و کاهش میل جنسی شود.
در مردان، سطوح بالای پرولاکتین (PRL) میتواند با سرکوب تولید تستوسترون، عملکرد تولید مثل را مختل کند و منجر به کاهش میل جنسی، اختلال نعوظ و ناباروری شود.
از سوی دیگر، سطوح پایین پرولاکتین (PRL) که به عنوان هیپوپرولاکتینمی شناخته میشود، میتواند با تداخل در تولید شیر مادر در دوران شیردهی بر سلامت باروری تأثیر بگذارد.
چه رابطه ای بین پرولاکتین (PRL) و ترشح انسولین وجود دارد و چگونه ناهنجاری در هر دو هورمون می تواند بر سلامت متابولیک تأثیر بگذارد؟
برخی مطالعات نشان می دهد که پرولاکتین (PRL) ممکن است اثر مستقیمی بر ترشح انسولین و متابولیسم گلوکز داشته باشد. گیرنده های پرولاکتین روی سلول های بتای پانکراس شناسایی شده اند که مسئول تولید انسولین هستند. در مطالعات حیوانی، سطوح بالای پرولاکتین برای افزایش ترشح انسولین و بهبود تحمل گلوکز نشان داده شده است. با این حال، این یافته ها در تمام مطالعات سازگار نیست و تحقیقات بیشتری برای درک کامل رابطه بین پرولاکتین و انسولین مورد نیاز است.
ناهنجاری در هر دو هورمون می تواند اثرات قابل توجهی بر سلامت متابولیک داشته باشد. سطوح بالای پرولاکتین، همانطور که قبلاً گفته شد، می تواند منجر به هیپوگنادیسم و کاهش تولید استروژن یا تستوسترون شود که می تواند به مقاومت به انسولین و سندرم متابولیک کمک کند. علاوه بر این، برخی از داروهای مورد استفاده برای درمان هیپرپرولاکتینمی، مانند آگونیست های گیرنده دوپامین، با افزایش خطر ابتلا به دیابت نوع 2 مرتبط هستند.
ناهنجاری های انسولین مانند مقاومت به انسولین و دیابت نوع 2 نیز می توانند بر ترشح پرولاکتین تأثیر بگذارند. مقاومت به انسولین در مطالعات مختلف با افزایش و کاهش سطح پرولاکتین همراه بوده است که بر تعامل پیچیده بین این هورمون ها تاکید دارد.
در ادامه خواهید خواند...
- چرا آزمایش پرولاکتین (PRL) درخواست می شود؟
- چه زمانی آزمایش پرولاکتین (PRL) بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش پرولاکتین (PRL):
- چه چیزی در آزمایش پرولاکتین (PRL) مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش پرولاکتین (PRL):
- اهمیت بالینی آزمایش پرولاکتین (PRL):
- سوالات متداول
- چگونه از نتایج آزمایش پرولاکتین (PRL) استفاده می شود؟
- چه زمانی آزمایش پرولاکتین (PRL) درخواست می شود؟
- نتیجه آزمایش پرولاکتین (PRL) چه چیزی را نشان می دهد؟
- آیا چیز دیگری هست که باید بدانم؟
- چه آزمایش های دیگری برای ارزیابی پرولاکتین (PRL) بالا ممکن است انجام شود؟
- اگر پرولاکتین (PRL) بالا است، چرا پزشک درخواست آزمایش تیروئید می کند؟
- تومورهای هیپوفیز که پرولاکتین (PRL) تولید می کنند (پرولاکتینوما) چگونه درمان می شوند؟
- ماکروپرولاکتین چیست؟
- ترشح پرولاکتین (PRL) بین شرایط پایه و تحریک شده چه تفاوتی دارد و چه عواملی می توانند آزاد شدن آن را تحریک کنند؟
- اثرات بالقوه افزایش سطح پرولاکتین (PRL) بر باروری چیست و چگونه می توان آن را در افرادی که به دنبال باردار شدن هستند درمان کرد؟
- پرولاکتین (PRL) چگونه بر متابولیسم استخوان تأثیر می گذارد و چه پیامدهایی برای افراد مبتلا به هیپرپرولاکتینمی دارد؟
- چه رابطه ای بین پرولاکتین (PRL) و عملکرد تیروئید وجود دارد و چگونه ناهنجاری در هر یک از هورمون ها می تواند بر دیگری تأثیر بگذارد؟
- پرولاکتین (PRL) چگونه بر عملکرد ایمنی تأثیر می گذارد و چه پیامدهایی برای بیماری های خودایمنی دارد؟
- رابطه بین پرولاکتین (PRL) و استرس چیست و استرس چگونه می تواند بر ترشح پرولاکتین تأثیر بگذارد؟
- پرولاکتین (PRL) چگونه بر رفتار و شناخت تأثیر می گذارد و چه پیامدهایی برای اختلالات روانپزشکی دارد؟
- نقش پرولاکتین (PRL) در چرخه قاعدگی چیست و اختلالات در ترشح آن چگونه می تواند بر سلامت باروری تأثیر بگذارد؟
- چه رابطه ای بین پرولاکتین (PRL) و ترشح انسولین وجود دارد و چگونه ناهنجاری در هر دو هورمون می تواند بر سلامت متابولیک تأثیر بگذارد؟