- با چه هدفی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
- در صورت داشتن چه علائمی آزمایش هلیکوباکتر پیلوری بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش هلیکوباکتر پیلوری:
- روش های مختلف آزمایشگاهی تشخیص هلیکوباکتر پیلوری:
- چه چیزی در آزمایش هلیکوباکتر پیلوری مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش هلیکوباکتر پیلوری:
- اهمیت بالینی آزمایش هلیکوباکتر پیلوری:
- چگونه از نتایج آزمایش هلیکوباکتر پیلوری استفاده می شود؟
- چه زمانی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
- نتیجه آزمایش هلیکوباکتر پیلوری چه چیزی را نشان می دهد؟
- درمان زخم گوارشی ناشی از هلیکوباکتر پیلوری چیست؟
- آیا همه مبتلایان به هلیکوباکتر پیلوری زخم معده میگیرند؟
- آیا همه باید برای میکروب هلیکوباکتر پیلوری آزمایش شوند؟
- راه های انتقال هلیکوباکتر پیلوری چیست؟
- آیا همه افراد مبتلا به هلیکوباکتر پیلوری درمان می شوند؟
- اگر درمان کامل شود و عفونت از بین برود، آیا می توان دوباره به عفونت هلیکوباکتر پیلوری مبتلا شد؟
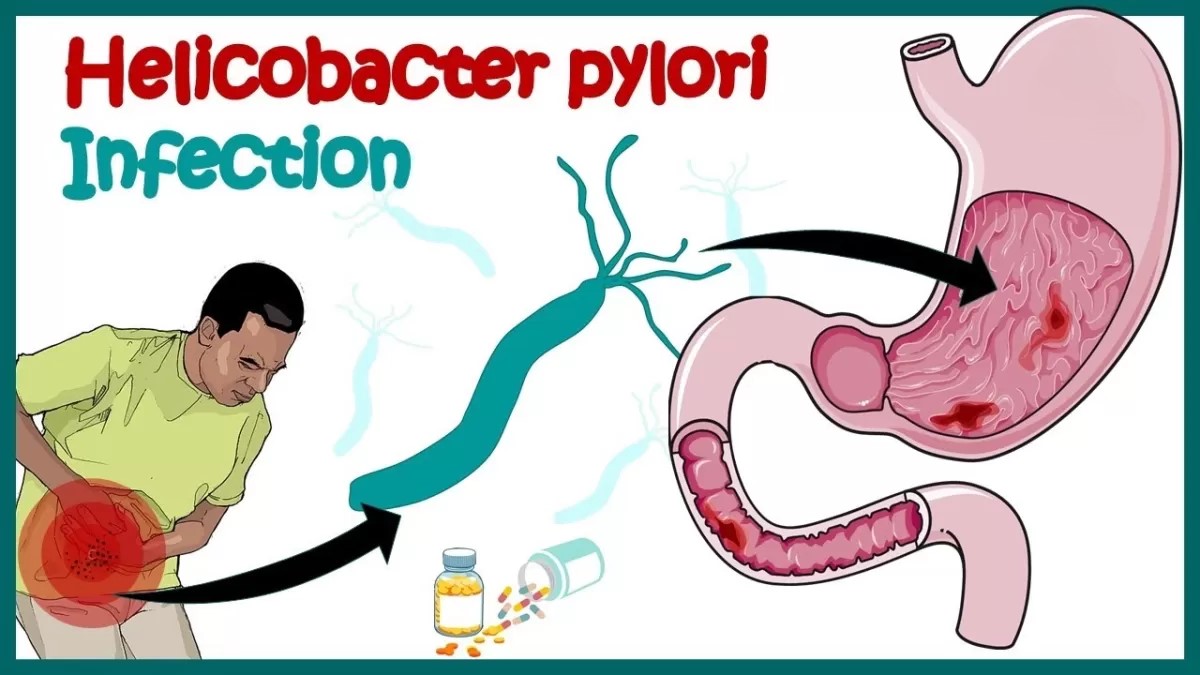
آزمایش هلیکوباکتر پیلوری (H. pylori) | آزمایش آنتی ژن مدفوع
هلیکوباکتر پیلوری (H. pylori) نوعی باکتری است. این میکروب ها می توانند وارد بدن شده و در دستگاه گوارش زندگی کنند. پس از سالها، آنها میتوانند زخمهایی در پوشش معده یا قسمت بالایی روده کوچک ایجاد کنند. برای برخی افراد، عفونت می تواند فرد را به سمت سرطان معده سوق دهد.
چندین آزمایش و روش برای تعیین اینکه آیا عفونت هلیکوباکتر پیلوری دارید یا خیر استفاده می شود. آزمایش ها ممکن است با استفاده از نمونه مدفوع، از طریق آزمایش تنفس، نمونه خون برای بررسی آنتی بادی و معاینه آندوسکوپی انجام شود.
با چه هدفی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
آزمایش هلیکوباکتر پیلوری (H. pylori) برای چندین هدف بالینی، در درجه اول برای تشخیص و مدیریت عفونت های ناشی از این باکتری درخواست می شود. هلیکوباکتر پیلوری با شرایط مختلف گوارشی همراه است. اهداف کلیدی برای درخواست تست عبارتند از:
تشخیص عفونت هلیکوباکتر پیلوری: برای شناسایی حضور H. pylori در بیماران مبتلا به سوء هاضمه یا علائم حاکی از اختلال دستگاه گوارش فوقانی. علائم شایع عبارتند از:
- درد یا ناراحتی شکم.
- نفخ
- حالت تهوع یا استفراغ
- از دست دادن اشتها.
بررسی بیماری زخم پپتیک (PUD)
- برای تایید عفونت هلیکوباکتر پیلوری در بیماران مشکوک یا شناخته شده زخم معده یا اثنی عشر، زیرا این باکتری عامل اصلی PUD است.
- آزمایش برای تعیین اینکه آیا درمان ریشه کنی برای بهبود زخم و جلوگیری از عود مورد نیاز است یا خیر حیاتی است.
ارزیابی خطر بدخیمی معده
- ارزیابی نقش هلیکوباکتر پیلوری در ایجاد سرطان معده یا لنفوم بافت لنفوئیدی مرتبط با مخاط (MALT) در بیماران پرخطر.
پیگیری پس از درمان
- برای تایید موفقیت درمان ریشه کنی هلیکوباکتر پیلوری، معمولاً 4 تا 8 هفته پس از اتمام درمان.
- آزمایشهایی که برای پیگیری مورد استفاده قرار میگیرند شامل آزمایش تنفس اوره (UBT) یا تست آنتی ژن مدفوع (SAT) است، زیرا این تستها برای نظارت پس از درمان غیر تهاجمی و قابل اعتماد هستند.
غربالگری در جمعیت های پرخطر بدون علامت
- در موارد خاص، مانند سابقه خانوادگی سرطان معده یا شیوع بالای هلیکوباکتر پیلوری در جامعه، آزمایش حتی در افراد بدون علامت نیز ممکن است انجام شود.
گاستریت مزمن
- شناسایی علت گاستریت مزمن و تعیین اینکه آیا ریشه کنی هلیکوباکتر پیلوری می تواند التهاب و علائم را کاهش دهد یا خیر.
در صورت داشتن چه علائمی آزمایش هلیکوباکتر پیلوری بایستی انجام شود؟
آزمایش هلیکوباکتر پیلوری (H. pylori) معمولاً در صورت داشتن علائمی که حاکی از وجود عفونت است توصیه می شود. علائمی که ممکن است باعث آزمایش سریع شود عبارتند از:
علائم حاکی از عفونت هلیکوباکتر پیلوری
- درد یا ناراحتی بالای شکم
- نفخ کردن
- تهوع یا استفراغ
- از دست دادن اشتها
- کاهش وزن غیر قابل توضیح
- آروغ زدن بیش از حد یا رفلاکس اسید
- مدفوع تیره و قیری رنگ یا استفراغ خون
آزمایش به ویژه در موارد زیر مهم است:
- بیماری زخم پپتیک (PUD): برای شناسایی علت زمینه ای و شروع درمان مناسب.
- گاستریت مزمن: برای تایید یا حذف هلیکوباکتر پیلوری به عنوان علت.
- کم خونی ناشی از کمبود آهن غیر قابل توضیح: عفونت هلیکوباکتر پیلوری ممکن است در جذب آهن اختلال ایجاد کند.
- پورپورای ترومبوسیتوپنی ایدیوپاتیک (ITP): در برخی موارد با هلیکوباکتر پیلوری همراه است.
- سابقه خانوادگی سرطان معده: برای ارزیابی و کاهش عوامل خطر.
نمونه جمع آوری شده به آزمایش درخواست شده بستگی دارد:
- برای آزمایش آنتی ژن مدفوع، نمونه مدفوع در یک ظرف تمیز جمع آوری می شود.
- برای آزمایش سرولوژیک و اندازه گیری آنتی بادی های مختلف نمونه خون مورد نیاز است.
- برای کشت باکتری از نمونه مخاط معده استفاده می شود.
- یک آزمایش تهاجمی تر به روشی به نام آندوسکوپی نیاز دارد که شامل قرار دادن یک لوله نازک با یک دوربین کوچک در انتهای گلو به داخل معده است. این به پزشک شما اجازه می دهد تا پوشش معده را مشاهده کند و یک قطعه کوچک از بافت (بیوپسی) را برای معاینه بردارید.
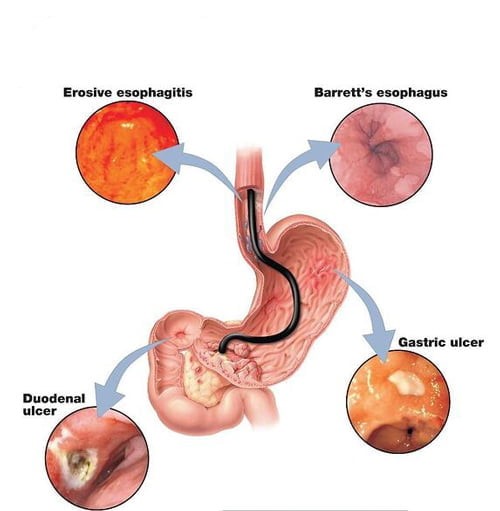
آندوسکوپی
آمادگی قبل از انجام آزمایش هلیکوباکتر پیلوری:
- برای آزمایش خون نیازی به ناشتا نیست.
- اگر قرار است کشت انجام شود، مطمئن شوید که بیمار به مدت 5 تا 14 روز قبل از آندوسکوپی هیچ گونه آنتی بیوتیک، آنتی اسید یا بیسموت درمان نکرده است.
- در صورت انجام آندوسکوپی، ممکن است ناشتا، معمولاً یک شبه، لازم باشد. فقط آب ممکن است مجاز باشد
- چهار هفته قبل از آزمایش، هیچ گونه آنتی بیوتیک یا بیسموت ساب سالیسیلات خوراکی (Pepto Bismol®) مصرف نکنید.
- دو هفته قبل از انجام آزمایش، از هیچ داروی مهارکننده پمپ پروتون با نسخه یا بدون نسخه مانند امپرازول، لانسوپرازول یا اسموپرازول استفاده نکنید.
روش های مختلف آزمایشگاهی تشخیص هلیکوباکتر پیلوری:
- تست تنفسی: اسپکتروفتومتری کیفی (SP)
- تست سرلوژیک: سنجش ایمونوسوربنت مرتبط با آنزیم (ELISA)
- تست آنتی ژن: سنجش ایمونوسوربنت مرتبط با آنزیم (ELISA)
- کشت باکتری: روش کشت متعارف با حداقل غلظت بازدارنده (MIC) (رقت آگار یا میکرورقیق کردن براث یا انتشار گرادیان) یا دیسک دیفیوژن (در صورت لزوم)
- تست اوره آز: نمونه برداری توسط اندوسکوپی
چه چیزی در آزمایش هلیکوباکتر پیلوری مورد بررسی قرار می گیرد؟
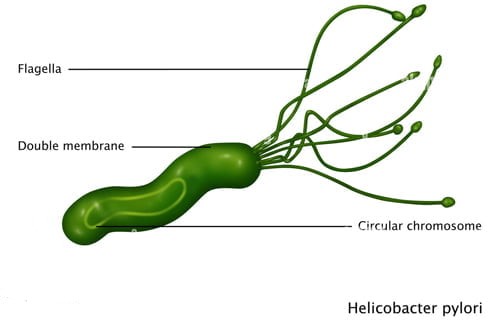
هلیکوباکتر پیلوری، یک باکتری است که مخاط پوشاننده مخاط معده و سلول های مخاطی که معده را پوشانده اند را آلوده می کند. این یک عامل خطر اصلی برای زخم معده و اثنی عشر، گاستریت مزمن یا حتی ازوفاژیت اولسراتیو است. همچنین یک سرطانزای کلاس I معده است.
- هلیکوباکتر پیلوری یک باسیل کوچک گرم منفی و میله ای مارپیچی است که در سال 1982 کشف شد.
- هلیکوباکتر پیلوری در گذشته کمپیلوباکتر پیلوری یا پیلوریدیس نامیده می شد.
- به شدت اوره آز مثبت هستند.
- میله های مارپیچی شکل گرم منفی(این یک ویژگی مشترک با کمپیلوباکتر است).
- دارای تاژک های متعدد در یک قطب است و به طور فعال متحرک است.
- رشد هلیکوباکتر پیلوری زمانی که در دمای 37 درجه سانتیگراد در یک محیط میکروآئروفیل رشد می کند 3 تا 6 روز طول می کشد.
- کلنی ها شفاف هستند و 1 تا 2 میلی متر قطر دارند. این کلنی ها مورفولوژی مشخصی دارند.
- هلیکوباکتر پیلوری اکسیداز مثبت و کاتالاز مثبت است.
- باکتری ها تولید کنندگان قوی و متحرک اوره آز هستند.
کلونیزاسیون معده توسط این ارگانیسم در حدود 90 تا 95 درصد از بیماران مبتلا به زخم اثنی عشر، 60 تا 70 درصد از بیماران مبتلا به زخم معده و حدود 20 تا 25 درصد از بیماران مبتلا به سرطان معده گزارش شده است. اگرچه برخی از بیماران مبتلا بدون علامت هستند، اما بیشتر افراد در عرض 2 هفته پس از قرار گرفتن در معرض علائم پپتیک ایجاد می کنند. تقریباً 10 درصد افراد سالم زیر 30 سال دارای هلیکوباکتر پیلوری بدون علایم هستند.
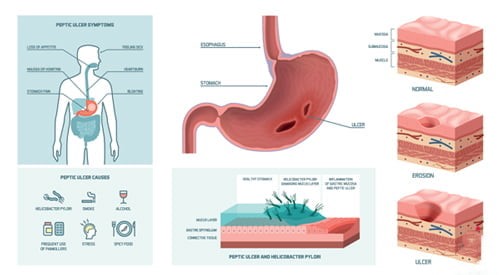
عوارض هلیکوباکتر
پاتوفیزیولوژی عفونت هلیکوباکتر پیلوری
- رشد بهینه هلیکوباکتر پیلوری در pH حدود 6.0 تا 7.0 است و در pH لومن معده از بین می رود یا نمی تواند رشد کند.
- مخاط معده نسبت به اسید غیر قابل نفوذ است و به عنوان یک سیستم بافر عمل می کند.
- هلیکوباکتر پیلوری یک آنزیم پروتئاز تولید می کند که مخاط معده را اصلاح کرده و توانایی انتشار اسید از طریق مخاط را کاهش می دهد.
- هلیکوباکتر پیلوری فعالیت اوره آزی قوی دارد و منجر به تولید NH3 و بافر بیشتر اسید می شود.
- سموم و لیپو پلی ساکارید تولید شده توسط باکتری ممکن است به سلول های مخاطی آسیب برساند، در حالی که NH3 می تواند باعث آسیب مستقیم به سلول های اپیتلیال شود.
یافته های میکروسکوپی عبارتند از:
- گاستریت با نفوذ سلول های التهابی مزمن و حاد مشخص می شود.
- نوتروفیل ها و سلول های فاگوسیتیک تک هسته ای در اپیتلیوم و لایه پروپریا دیده می شوند.
- در سلول های اپیتلیال واکوئل وجود دارد.
- اپیتلیوم آسیب می بیند.
- آتروفی غدد وجود دارد.
بیماری یا علائم “کلونیزاسیون” معده با افزایش سن افزایش مییابد، به طوری که افراد بالای 60 سال درصدی مشابه سن خود دارند. آزمایش فقط باید بر روی بیماران علامت دار انجام شود زیرا درصد زیادی از افراد درگیر با هلیکوباکتر پیلوری نتایج مثبت خواهند داشت. تمام بیمارانی که آزمایش هلیکوباکتر پیلوری مثبت دارند باید با آنتی بیوتیک های تهاجمی درمان شوند.
در اینجا چندین روش برای تشخیص وجود این ارگانیسم وجود دارد. ارگانیسم را می توان از نمونه ای از مخاط به دست آمده از طریق گاستروسکوپ کشت داد. نمونه روی یک محیط غنی شده (مانند شکلات یا محیط Skirrow) قرار می گیرد و به مدت 5 تا 7 روز در دمای 37 درجه سانتی گراد انکوبه می شود. اگرچه تأخیر در تشخیص ترجیح داده نمی شود، اما کشت می تواند حساسیت هایی را برای انتخاب های درمانی آنتی بیوتیکی ایجاد کند.
همچنین می توان ارگانیسم را در بافت شناسی بیوپسی مخاط معده (از آنتروم و انحنای بیشتر جسم) با استفاده از رنگ های گرم، نقره، گیمسا یا نارنجی آکریدین یا با روش های ایمونوفلورسانس یا ایمونوپروکسیداز تشخیص داد. ممکن است چندین هفته طول بکشد تا نتایج حاصل از کشت یا بافت شناسی گسترده در دسترس باشد.
شروع درمان قبل از آن زمان برای بیمار مبتلا به بیماری زخم علامت دار یا فعال ترجیح داده می شود. به همین دلیل، آزمایش اوره آز سریع برای هلیکوباکتر پیلوری در دسترس است. هلیکوباکتر پیلوری به دلیل توانایی تولید اوره قادر به تجزیه مقادیر زیادی اوره است
تست سرولوژیک روشی ارزان و غیرتهاجمی برای تشخیص عفونت هلیکوباکتر پیلوری است. همچنین به عنوان یک تشخیص حمایتی استفاده می شود که در آن هیچ آمادگی یا پرهیز از آنتی اسیدها لازم نیست. این تست کمترین حساسیت در بین تست های هلیکوباکتر پیلوری است. آنتی بادی IgG بیشتر مورد استفاده قرار می گیرد.
2 ماه پس از عفونت افزایش می یابد و برای بیش از یک سال پس از درمان بالا می ماند. آنتی بادی IgA ، مانند IgG، حدود 2 ماه پس از عفونت افزایش می یابد اما 3 تا 4 هفته پس از درمان کاهش می یابد. آنتی بادی IgM اولین آنتی بادی است که افزایش می یابد (حدود 3 تا 4 هفته پس از عفونت) و 2 تا 3 ماه پس از درمان شناسایی نمی شود. این آنتی بادی ها را می توان با استفاده از مقدار کمی از خون به دست آمده تشخیص داد.
آزمایش سرولوژیک معمولاً چندین ماه پس از درمان برای مستند کردن ریشهکنی عفونت هلیکوباکتر پیلوری استفاده میشود. آزمایش سرولوژیک نیز برای تأیید نتایج سایر روش های آزمایش هلیکوباکتر پیلوری استفاده می شود. از آنجایی که روش سرولوژی ممکن است ویژگی خاصی نداشته باشد، آزمایشهای غیرسرولوژیکی شرح داده شده در پاراگرافهای قبل میتوانند برای تایید عفونت هلیکوباکتر پیلوری مورد استفاده قرار گیرند.
عفونت های دستگاه گوارش هلیکوباکتر پیلوری بسیار شایع است و تقریباً نیمی از جمعیت جهان به این عفونت مبتلا هستند. با این حال، اکثر افراد مبتلا به هلیکوباکتر پیلوری هرگز علائمی ندارند. با این حال، عفونت هلیکوباکتر پیلوری خطر ابتلا به زخم (بیماری زخم معده)، التهاب معده (گاستریت) و سرطان معده (معده) را افزایش می دهد. این باکتری توانایی معده برای تولید مخاط را کاهش می دهد و معده را مستعد آسیب ناشی از اسید گوارشی و زخم معده می کند.
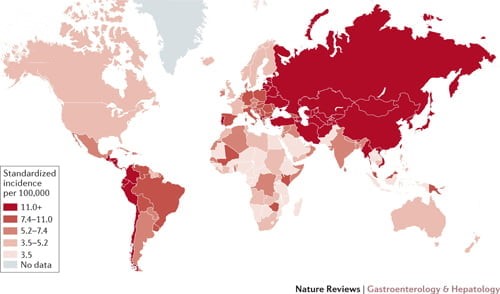
پراکندگی هلیکوباکتر در جهان
عوامل مداخله گر در آزمایش هلیکوباکتر پیلوری:
- هلیکوباکتر پیلوری می تواند توسط تجهیزات آندوسکوپی آلوده در طی مراحل آندوسکوپی منتقل شود.
- اگر بیمار یک هفته قبل از آزمایش از درمان آنتی اسید استفاده کند، آزمایش اوره آز سریع می تواند به طور کاذب منفی باشد.
- بیسموت (پپتو بیسمول) یا سوکرالفات (کارافات) جذب مخاطی اوره را سرکوب کرده و با نتایج آزمایش تداخل خواهد داشت.
- استفاده همزمان از یک مهارکننده پمپ پروتون، مانند Prilosec، Nexium، Prevacid یا Protonix، همچنین باعث مهار جذب اوره و کاهش حساسیت تمام روشهای آزمایش میشود.
اهمیت بالینی آزمایش هلیکوباکتر پیلوری:
- گاستریت حاد و مزمن
- زخم عودکننده اثنی عشر
- زخم معده
- کارسینوم معده
چگونه از نتایج آزمایش هلیکوباکتر پیلوری استفاده می شود؟
آزمایش هلیکوباکتر پیلوری برای شناسایی باکتری های موجود در دستگاه گوارش، تشخیص عفونت و ارزیابی اینکه آیا درمان عفونت را درمان کرده است یا خیر، استفاده می شود.
چه زمانی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
زمانی که شما درد در دستگاه گوارش و سایر علائم و نشانه های زخم دارید، ممکن است آزمایش انجام شود. مثال ها عبارتند از:
- درد شکمی که به مرور زمان می آید و می رود
- کاهش وزن بی دلیل
- سوء هاضمه
- احساس سیری یا نفخ
- حالت تهوع
- آروغ زدن
برخی از افراد ممکن است علائم و نشانه های جدی تری داشته باشند که نیاز به مراقبت فوری پزشکی دارند، از جمله درد شدید، ناگهانی و مداوم معده، مدفوع خونی یا سیاه، یا استفراغ خونی یا استفراغی که شبیه تفاله قهوه است.
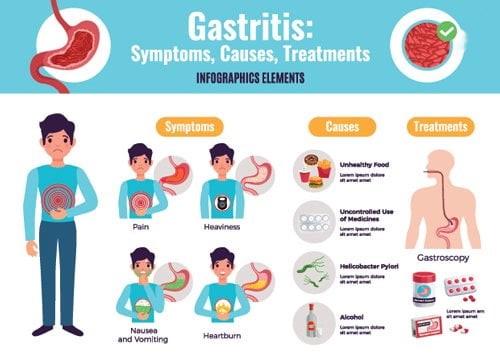
علائم گاستریت
آزمایش هلیکوباکتر پیلوری نیز ممکن است حدود 4 تا 6 هفته پس از پایان مصرف آنتیبیوتیکهای تجویز شده برای تأیید درمان عفونت درخواست شود. با این حال، آزمایش پیگیری برای همه افراد انجام نمی شود.
نتیجه آزمایش هلیکوباکتر پیلوری چه چیزی را نشان می دهد؟
آنتی ژن مدفوع هلیکوباکتر پیلوری مثبت، تست تنفسی یا بیوپسی نشان می دهد که علائم و نشانه های شما احتمالاً ناشی از زخم گوارشی ناشی از این باکتری ها است. درمان با ترکیبی از آنتی بیوتیک ها و سایر داروها برای از بین بردن باکتری ها و توقف درد و زخم درخواست می شود.
نتیجه آزمایش منفی به این معنی است که بعید است شما عفونت هلیکوباکتر پیلوری داشته باشید و علائم و نشانه های شما ممکن است به دلیل دیگری باشد. با این حال، در صورت تداوم علائم، ممکن است آزمایشهای اضافی، از جمله نمونهبرداری بافت تهاجمیتر، برای رد قطعیتر عفونت انجام شود.
درمان زخم گوارشی ناشی از هلیکوباکتر پیلوری چیست؟
درمان معمولاً شامل ترکیبی از آنتیبیوتیکها و داروها برای کاهش میزان اسید معده تولید شده، مانند:
- مهارکننده های پمپ پروتون (PPIs): این داروها از تولید اسید در معده جلوگیری می کنند. برخی از نمونههای PPI عبارتند از: امپرازول (Prilosec)، اسموپرازول (Nexium)، لانسوپرازول (Prevacid) و پانتوپرازول (Protonix).
- بیسموت ساب سالیسیلات: این دارو که بیشتر با نام تجاری Pepto-Bismol شناخته می شود، با پوشاندن زخم و محافظت از آن در برابر اسید معده عمل می کند.
- مسدود کننده های هیستامین (H-2): این داروها ماده ای به نام هیستامین را مسدود می کنند که باعث تولید اسید می شود. یک مثال سایمتیدین (Tagamet HB) است. مسدود کننده های H-2 فقط برای عفونت هلیکوباکتر پیلوری در صورتی تجویز می شوند که PPI ها نتوانند مورد استفاده قرار گیرند.
آیا همه مبتلایان به هلیکوباکتر پیلوری زخم معده میگیرند؟
خیر، بسیاری از افراد شواهدی از عفونت دارند اما هیچ علامتی از بیماری اولسراتیو ندارند. دلیل اینکه چرا برخی از افراد مبتلا به عفونت هلیکوباکتر پیلوری به زخم معده مبتلا می شوند و برخی دیگر به زخم معده مبتلا نمی شوند هنوز شناخته نشده است.
آیا همه باید برای میکروب هلیکوباکتر پیلوری آزمایش شوند؟
از آنجایی که عفونت بسیار شایع است و اکثر افراد هرگز زخم نمیگیرند، آزمایش معمولاً فقط برای کسانی توصیه میشود که علائم و نشانهها را دارند.
راه های انتقال هلیکوباکتر پیلوری چیست؟
اعتقاد بر این است که این باکتری از طریق خوردن غذا یا آب آشامیدنی آلوده به مدفوع انسان یا احتمالاً از طریق تماس با مدفوع، استفراغ یا بزاق یک فرد آلوده منتقل می شود. قرار گرفتن در معرض اعضای خانواده با هلیکوباکتر پیلوری محتمل ترین فرصت برای انتقال به نظر می رسد.
آیا همه افراد مبتلا به هلیکوباکتر پیلوری درمان می شوند؟
اکثر افرادی که درمان ترکیبی آنتی بیوتیک را با موفقیت انجام می دهند، این باکتری ها را از دستگاه گوارش خود خلاص می کنند. با این حال، مقاومت به برخی از آنتی بیوتیک ها ممکن است رخ دهد و بنابراین، باکتری ها ممکن است علیرغم درمان مناسب به تکثیر خود ادامه دهند.
اگر درمان کامل شود و عفونت از بین برود، آیا می توان دوباره به عفونت هلیکوباکتر پیلوری مبتلا شد؟
درمان باعث مصونیت فرد نمی شود، بنابراین همیشه احتمال ابتلای مجدد وجود دارد.
در ادامه خواهید خواند...
- با چه هدفی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
- در صورت داشتن چه علائمی آزمایش هلیکوباکتر پیلوری بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش هلیکوباکتر پیلوری:
- روش های مختلف آزمایشگاهی تشخیص هلیکوباکتر پیلوری:
- چه چیزی در آزمایش هلیکوباکتر پیلوری مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش هلیکوباکتر پیلوری:
- اهمیت بالینی آزمایش هلیکوباکتر پیلوری:
- چگونه از نتایج آزمایش هلیکوباکتر پیلوری استفاده می شود؟
- چه زمانی آزمایش هلیکوباکتر پیلوری درخواست می شود؟
- نتیجه آزمایش هلیکوباکتر پیلوری چه چیزی را نشان می دهد؟
- درمان زخم گوارشی ناشی از هلیکوباکتر پیلوری چیست؟
- آیا همه مبتلایان به هلیکوباکتر پیلوری زخم معده میگیرند؟
- آیا همه باید برای میکروب هلیکوباکتر پیلوری آزمایش شوند؟
- راه های انتقال هلیکوباکتر پیلوری چیست؟
- آیا همه افراد مبتلا به هلیکوباکتر پیلوری درمان می شوند؟
- اگر درمان کامل شود و عفونت از بین برود، آیا می توان دوباره به عفونت هلیکوباکتر پیلوری مبتلا شد؟