- چرا آزمایش مدفوع (Stool Exam) درخواست می شود؟
- چه زمانی آزمایش مدفوع (Stool Exam) بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش مدفوع (Stool Exam):
- چه چیزی در آزمایش مدفوع (Stool Exam) مورد بررسی قرار می گیرد؟
- سوالات متداول
- چگونه از آزمایش مدفوع (Stool Exam) استفاده می شود؟
- چه زمانی آزمایش مدفوع (Stool Exam) درخواست می شود؟
- چه آزمایش های دیگری ممکن است در ارتباط با آزمایش مدفوع انجام شود؟
- چگونه می توان از عفونت های انگلی جلوگیری کرد؟
- آیا آزمایش مدفوع (Stool Exam) همه انگل ها را شناسایی می کند؟
- چرا باید نمونه مدفوع تازه باشد؟
- آیا آن ساختارهای رشته ای که در مدفوع مشاهده میشود کرم های انگلی هستند؟
- آیا راه های دیگری برای آزمایش انگل های روده ای به جز بررسی میکروکوپی مدفوع وجود دارد؟
- پس از ابتلا به عفونت های انگلی، آیا می توان دوباره آلوده شد؟
- چرا نباید داروی های ضد اسهال را بدون نسخه مصرف کرد؟
- تفاوت آزمایش مدفوع (S/E) با آزمایش خون مخفی مدفوع (FOBT) و آزمایش ایمونوشیمیایی مدفوع (FIT) چیست؟
- چه انگل هایی را می توان از طریق آزمایش تخمک مدفوع و انگل ها (O&P) شناسایی کرد؟
- آزمایش مدفوع چگونه می تواند به تشخیص سرطان روده بزرگ کمک کند؟
- وجود مخمر در نمونه مدفوع نشان دهنده چیست؟
- وجود چربی بیش از حد در مدفوع نشان دهنده چیست؟
آزمایش مدفوع | Stool Exam / S/E / آزمایش مدفوع سه نوبته
آزمایش مدفوع (Stool Exam) مجموعه ای از آزمایش ها است که بر روی نمونه مدفوع انجام می شود تا به تشخیص برخی شرایط موثر بر دستگاه گوارش کمک کند. این شرایط می تواند شامل عفونت (مانند انگل ها، ویروس ها یا باکتری ها)، جذب ضعیف مواد مغذی یا سرطان باشد.
چرا آزمایش مدفوع (Stool Exam) درخواست می شود؟
- برای ارزیابی عملکرد و یکپارچگی دستگاه گوارش
- برای رد وجود WBC و RBC
- برای یافتن انگل یا تخم انگل
- برای مشاهده وجود چربی برای سندرم سوء جذب
- برای غربالگری سرطان روده بزرگ
- برای شناسایی زخم بدون علامت دستگاه گوارش
- ارزیابی بیماری ها در صورت وجود اسهال و یبوست
چه زمانی آزمایش مدفوع (Stool Exam) بایستی انجام شود؟
زمان انجام آزمایش مدفوع (Stool Exam) می تواند به زمینه بالینی و دلیل خاص آزمایش بستگی داشته باشد. در اینجا چند سناریو مختلف در مورد زمان انجام آزمایش مدفوع آورده شده است:
علائم حاد:
– اسهال: اگر اسهال حاد دارید، به خصوص اگر شدید، مداوم (بیش از چند روز طول بکشد) یا همراه با علائم دیگری مانند تب، خون در مدفوع یا کم آبی بدن باشد، باید آزمایش مدفوع بی درنگ انجام شود.
– درد شکمی: اگر درد شدید یا مداوم شکم را همراه با تغییر در عادات روده تجربه می کنید، آزمایش مدفوع می تواند به تشخیص علت کمک کند.
– مدفوع خونی: در صورت مشاهده خون در مدفوع، باید در اسرع وقت آزمایش مدفوع انجام شود تا منبع خونریزی مشخص شود.
علائم مزمن یا عود کننده:
– اسهال مزمن: اگر اسهال بیش از چند هفته طول بکشد، آزمایش مدفوع می تواند به شناسایی عفونت های مزمن، مشکلات سوء جذب یا بیماری های التهابی روده کمک کند.
– کاهش وزن غیرقابل توضیح: اگر کاهش وزن قابل توجهی را بدون دلیل واضح تجربه کردید، آزمایش مدفوع می تواند به شناسایی مشکلات احتمالی گوارشی کمک کند.
شرایط خاص:
– عفونتهای گوارشی: اگر اخیراً به مناطقی سفر کردهاید که میزان عفونتهای گوارشی بالایی دارند و علائمی در آنها ایجاد شده است، آزمایش مدفوع باید سریعاً انجام شود.
– بیماری التهابی روده (IBD): اگر علائمی دارید که نشان دهنده IBD است (مانند بیماری کرون یا کولیت اولسراتیو)، آزمایش مدفوع می تواند به تشخیص و نظارت کمک کند.
– سندرم های سوء جذب: اگر علائم سوء جذب (مانند استئاتوره، کمبود مواد مغذی) دارید، آزمایش مدفوع می تواند به تشخیص علت اصلی کمک کند.
غربالگری روتین:
– آزمایش خون مخفی مدفوع (FOBT): برای غربالگری سرطان کولورکتال، به ویژه در افراد بالای 50 سال یا کسانی که سابقه خانوادگی سرطان کولورکتال دارند، ممکن است سالانه FOBT انجام شود.
– تست ایمونوشیمیایی مدفوع (FIT): یکی دیگر از تست های غربالگری سرطان کولورکتال که می تواند سالانه انجام شود.
پیگیری:
– بعد از درمان: اگر برای عفونت گوارشی تحت درمان بوده اید، ممکن است آزمایش مدفوع بعدی برای اطمینان از پاک شدن عفونت انجام شود.
– پایش مداوم: برای شرایط مزمن مانند IBD، آزمایشات دوره ای مدفوع ممکن است برای نظارت بر فعالیت بیماری انجام شود.
قبل از برخی رویه ها:
– آمادگی برای کولونوسکوپی: در برخی موارد ممکن است قبل از کولونوسکوپی آزمایش مدفوع برای بررسی عفونت یا سایر مسائل مورد نیاز باشد.
آمادگی قبل از انجام آزمایش مدفوع (Stool Exam):
- حداقل 48 ساعت قبل از جمع آوری مدفوع به بیماران در مورد موارد زیر توصیه کنید:
- از مصرف روغن های معدنی خودداری کنید.
- بیسموت مصرف نکنید.
- آنتی بیوتیک هایی مانند تتراسایکلین ها مصرف نکنید.
- از مصرف داروهای ضد مالاریا خودداری کنید.
- بیمار نباید قبل از معاینه مدفوع آزمایش بلع باریم انجام دهد.
- برای خون مخفی، داروهای حاوی آهن، گوشت و ماهی را 48 ساعت قبل از جمع آوری قطع کنید.
- مدفوع تازه برای تخمک ها و انگل ها بهتر است.
- مدفوع را برای تخمک ها و انگل ها در یخچال قرار ندهید.
- مدفوع تخمک ها و انگل ها را می توان در فرمالین و پلی وینیل الکل جمع آوری کرد. اینها به عنوان ثابت کننده استفاده می شوند.
- اگر خون یا مخاط وجود داشته باشد، باید در آزمایش مدفوع گنجانده شود زیرا بیشتر عوامل بیماری زا در این ماده یافت می شود.
- قبل از دادن آنتی بیوتیک یا سایر داروها مدفوع را بررسی کنید.
- مدفوع نیمه شکل گرفته باید ظرف 60 دقیقه پس از جمع آوری معاینه شود.
- مدفوع مایع (آبکی) باید در 30 دقیقه اول بررسی شود.
- تروفوزوئیت ها در مدفوع مایع به سرعت تخریب می شوند، بنابراین مدفوع را ظرف 30 دقیقه بررسی کنید.
برای تخمک ها و انگل ها سه روش برای بررسی نمونه مدفوع وجود دارد:
- معاینه مستقیم مدفوع
- روش تغلیظ
- لکه دائمی مدفوع.
نمونه برای آزمایش مدفوع (Stool Exam) چگونه جمع آوری می شود؟
شما یک نمونه مدفوع تازه را در ظرف تمیزی که توسط آزمایشگاه یا پزشک ارائه شده است، جمع آوری می کنید. نمونه مدفوع نباید با ادرار یا آب آلوده شود. پس از جمع آوری مدفوع، باید ظرف دو ساعت پس از جمع آوری به آزمایشگاه برده شود یا در ویال های مخصوص حمل و نقل حاوی محلول های نگهدارنده منتقل شود.
اغلب نمونه های متعددی (ترجیحا سه نوبت) جمع آوری و آزمایش می شوند. اینها باید در زمانهای مختلف در روزهای مختلف جمعآوری شوند، زیرا انگلها بهطور دورهای دفع میشوند و ممکن است همیشه در مدفوع شما نباشند. نمونه های متعدد می تواند احتمال شناسایی انگل ها را افزایش دهد.
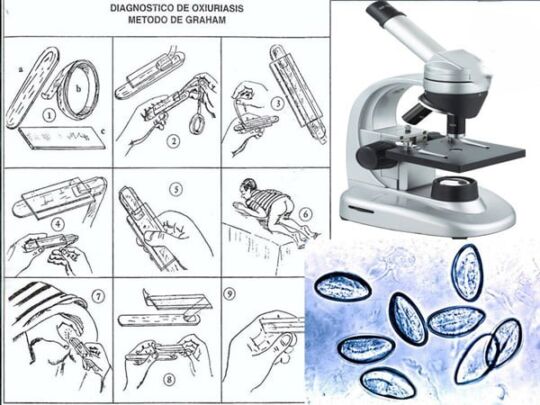
تست نوار (تست اسکاچ):
- در مواقعی که به کرم های پین (Enterobius) یا کرمک یا اکسیور مشکوک هستید از این آزمایش استفاده کنید.
- یک نوار چسب شفاف در ناحیه اطراف مقعدی بیمار بچسپانید. (به ویژه در کودکان مفید است.)
- از آنجایی که کرم ماده شب ها در اطراف ناحیه اطراف مقعد تخم می گذارد، نوار چسب را قبل از خواب بچسپانید و صبح قبل از بلند شدن بیمار از رختخواب آن را بردارید.
- سطح چسبنده نوار را مستقیماً روی یک لام شیشه ای فشار دهید و از نظر میکروسکوپی تخمک کرم سوزنی را بررسی کنید.
چه چیزی در آزمایش مدفوع (Stool Exam) مورد بررسی قرار می گیرد؟
آزمایش مدفوع (Stool Exam) تستی است که در آن یک متخصص آزمایشگاهی از یک میکروسکوپ برای بررسی نمونه مدفوع و جستجوی انگل استفاده می کند. انواع انگل ها می توانند باعث عفونت دستگاه گوارش (عفونت های گوارشی (GI)) شوند. هنگامی که یک انگل دستگاه گوارش تحتانی شما را آلوده می کند و باعث ایجاد علائمی مانند اسهال می شود، انگل ها و تخمک های آنها از دستگاه گوارش تحتانی به مدفوع می ریزند.
بررسی ماکروسکوپی مدفوع:
انواع قوام مدفوع (Stool consistency):
- نرمال، نرم و شکل گرفته.
- مدفوع شل
- مدفوع اسهالی آبکی
- مدفوع خشک یا سفت در بیماران یبوست دیده می شود.
- مدفوع سفت گرد کوچک به دلیل یبوست معمولی است.
- مدفوع روبان مانند نشان دهنده روده اسپاستیک، تنگ شدن رکتوم، تنگی یا انسداد جزئی است.
- مدفوع بسیار سفت به دلیل جذب بیش از حد آب به دلیل تماس طولانی مدت با مخاط روده بزرگ است.
- مدفوع خمیری به دلیل محتوای چربی بالا (استئاتوره) است و در موارد زیر دیده می شود:
- انسداد مجرای صفراوی مشترک
- در بیماری سلیاک، مدفوع شبیه رنگ آلومینیوم است.
- فیبروز کیستیک ناشی از درگیری پانکراس و چرب هستند.
- ویژگی های مدفوع استئاتوره عبارت است از:
- حجم و مقدار مدفوع زیاد است
- کف آلود
- بد بو
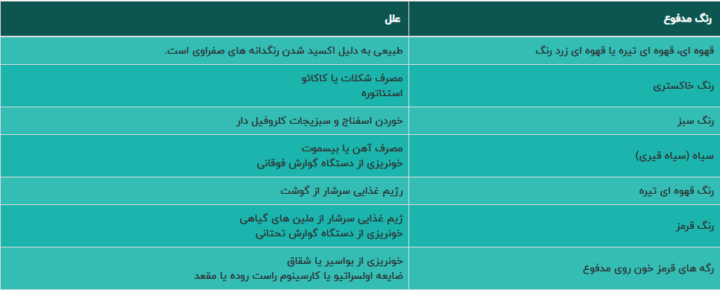
رنگ مدفوع (رنگ مدفوع):
- رنگ طبیعی به دلیل وجود استرکوبیلینوژن و قهوه ای است.
- رنگ زرد یا زرد مایل به سبز در اسهال دیده می شود.
- مدفوع سیاه و قیری (مرتبط با قوام) به دلیل خونریزی دستگاه گوارش فوقانی از تومورها است.
- رنگ قهوه ای یا صورتی از دستگاه گوارش تحتانی به دلیل تومورها، هموروئیدها، شقاق ها یا فرآیندهای التهابی است.
- مدفوع سفالی رنگ به دلیل انسداد مجاری صفراوی است.
- مخاط در مدفوع نشان دهنده یبوست، کولیت یا بدخیمی است.
- رنگ کم رنگ با ظاهری چرب به دلیل کمبود پانکراس است که منجر به سوء جذب می شود.
مدفوع مخاطی (Mucous stool):
- مخاط روده بزرگ در پاسخ به تحریک پاراسمپاتیک مخاط تولید می کند.
- مخاط خالص ماده شفاف و ژلاتینی است که به سطح مدفوع چسبیده است. این ممکن است در موارد زیر دیده شود:
- یبوست شدید
- کولیت مخاطی
- زور زدن بیش از حد مدفوع
- بیمار از نظر عاطفی ناپایدار
- مخاط در اسهال با گلبول های قرمز و گلبول های سفید موجود در میکروسکوپی در موارد زیر دیده می شود:
- اسهال خونی باسیلی
- کولیت زخمی
- سل روده
- آمیبیازیس
- التهاب روده
- دیورتیکولیت حاد
- بدخیمی زخم کولون
- مخاط همراه با خون که به مدفوع چسبیده است در موارد زیر دیده می شود:
- بدخیمی های روده بزرگ
- ضایعه التهابی کانال رکتوم.
- مقدار بیش از حد مخاط در موارد زیر مشاهده شد:
- آدنوم ویلوس کولون.
- این بستگی به دریافت رژیم غذایی دارد.
بررسی میکروسکوپی مدفوع:
- وجود لکوسیت ها (سلول های چرکی)
- وجود گلبول های قرمز خون
- تخمک ها و انگل ها
- وجود الیاف گوشت و فیبرهای ماهیچه ای.
- وجود چربی
- مخمر و قارچ
وجود لکوسیت ها (WBC) یا گلبول های سفید در آزمایش مدفوع:
- به طور معمول، WBC در مدفوع وجود ندارد.
- WBC ها فقط در عفونت یا التهاب ظاهر می شوند.
- وجود آنها در صورت اسهال یا اسهال خونی مهم است.
- بیش از 3 عدد WBC در هر میدان با توان بالا در کولیت اولسراتیو و عفونت باکتریایی دیده می شود.
- تعداد بیشتری از WBC ها نشان دهنده پاتوژن های مهاجم است.
- ویروس ها و انگل ها باعث حضور WBC در مدفوع نمی شوند.
- تعداد کمی WBC در آمیبیاز دیده می شود.
- همچنین WBC ها در تیفوئید دیده می شوند.
علل وجود لکوسیت در مدفوع:
- عفونت های مختلف: بسیاری از عوامل بیماری زا باکتریایی می توانند باعث التهاب روده شده و منجر به وجود لکوسیت ها در مدفوع شوند. باکتری های رایج عبارتند از:
– سالمونلا
– شیگلا
– کامپیلوباکتر
– Clostridioides difficile (C. diff): اغلب با مصرف آنتی بیوتیک همراه است و می تواند باعث کولیت شدید شود.
– اشریشیا کلی (E.coli): به ویژه E.coli انتروهموراژیک (EHEC) و E.coli انتروتهاجمی (EIEC).
– عفونت های انگلی: برخی از عفونت های انگلی نیز می توانند منجر به ایجاد لکوسیت در مدفوع شوند، مانند:
– Entamoeba histolytica: باعث اسهال خونی آمیبی می شود.
– ژیاردیا لامبلیا: اگرچه کمتر با لکوسیت ها همراه است، موارد شدید می تواند باعث التهاب شود. - بیماری التهابی روده (IBD)
– کولیت اولسراتیو : یک بیماری التهابی که روده بزرگ و رکتوم را تحت تاثیر قرار می دهد، که اغلب منجر به وجود خون و لکوسیت ها در مدفوع می شود.
– بیماری کرون: می تواند هر بخشی از دستگاه گوارش را تحت تاثیر قرار دهد و همچنین به دلیل التهاب باعث ایجاد لکوسیت در مدفوع شود. - گاستروانتریت
– گاستروانتریت ویروسی: برخی از عفونت های ویروسی می توانند باعث التهاب قابل توجهی شوند که منجر به وجود لکوسیت ها در مدفوع می شود، اگرچه در مقایسه با عفونت های باکتریایی کمتر رایج است. - سایر شرایط التهابی
– کولیت میکروسکوپی: نوعی کولیت است که می تواند باعث اسهال مزمن شود و گاهی با لکوسیت ها در مدفوع همراه است.
– دیورتیکولیت: التهاب یا عفونت دیورتیکول در روده بزرگ می تواند منجر به ایجاد لکوسیت در مدفوع شود.
– کولیت ایسکمیک: کاهش جریان خون به روده بزرگ می تواند باعث التهاب و وجود لکوسیت ها در مدفوع شود.
وجود گلبول های قرمز (RBC) در آزمایش مدفوع:
- به طور معمول RBC ها وجود ندارند.
- سلول های اپیتلیال وجود دارند و با تحریک دستگاه گوارش افزایش می یابند.
- تعداد کمی WBC دیده می شود که ممکن است به دلیل التهاب دستگاه گوارش افزایش یابد.
انواع خون در مدفوع:
- قرمز روشن ناشی از خونریزی در دستگاه گوارش تحتانی.
- سیاه و قیری از خونریزی از دستگاه گوارش فوقانی.
- خون مخفی (با چشم غیر مسلح قابل مشاهده نیست).
وجود گلبول های قرمز خون (RBCs) در آزمایش مدفوع، که به نام هماتوشزی شناخته می شود، می تواند نشان دهنده خونریزی در دستگاه گوارش (GI) باشد. منبع خونریزی می تواند از شرایط خوش خیم تا بیماری های جدی تر باشد. علل گلبول های قرمز خون در مدفوع:
- بواسیر (Hemorrhoids): رگ های خونی متورم در ناحیه رکتوم. خون قرمز روشن روی سطح مدفوع، روی دستمال توالت یا در کاسه توالت.
- شقاق مقعدی: پارگی های کوچک در مخاط مقعد. درد هنگام اجابت مزاج و خون قرمز روشن روی مدفوع یا دستمال توالت.
- بیماری دیورتیکول: وجود دیورتیکول (کیسه های کوچک) در روده بزرگ. خونریزی، درد شکم و گاهی تب.
- بیماری التهابی روده (IBD)
– کولیت اولسراتیو: التهاب کولون و رکتوم.
– بیماری کرون: می تواند هر بخشی از دستگاه گوارش را تحت تاثیر قرار دهد.
– علائم: اسهال مزمن، درد شکم و خون در مدفوع. - پولیپ و سرطان کولورکتال: توده های غیرسرطانی که می توانند خونریزی کنند. وجود خون در مدفوع، تغییر در عادات روده و کاهش وزن غیرقابل توضیح.
- عفونت های گوارشی
– عفونت های باکتریایی: مانند سالمونلا، شیگلا، کمپیلوباکتر و E. coli.
– عفونت های انگلی: مانند انتامبا هیستولیتیکا (باعث اسهال خونی آمیبی می شود).
– علائم: اسهال، گرفتگی شکم و خون در مدفوع. - زخم پپتیک: زخم در پوشش داخلی معده یا قسمت اول روده کوچک. مدفوع تیره و قیری رنگ (ملنا) اگر خونریزی در دستگاه گوارش بیشتر باشد، یا خون قرمز اگر خونریزی نزدیک تر به روده بزرگ یا راست روده باشد.
- کولیت ایسکمیک: کاهش جریان خون به روده بزرگ. علائم درد شکم، اسهال خونی و اجابت مزاج فوری.
- آنژیودیسپلازی: عروق خونی غیر طبیعی در دستگاه گوارش. خونریزی پنهان یا قابل مشاهده، در افراد مسن شایع تر است.
- دیورتیکول Meckel: یک ناهنجاری مادرزادی که می تواند باعث خونریزی شود. اغلب بدون علامت است اما می تواند باعث خونریزی رکتوم بدون درد شود.
وجود کریستال ها و سایر مواد در آزمایش مدفوع:
- کریستال های اگزالات کلسیم، اسیدهای چرب و فسفات تریپل معمولاً وجود دارند.
- کریستال های Charcot-Leyden در آلودگی انگلی به ویژه در آمیبیازیس دیده می شود.
- فیبرهای گیاهی هضم نشده و الیاف گوشت گاهی دیده می شود.
- گلبول های چربی خنثی رنگ آمیزی شده با سودان ممکن است به طور معمول در 0 تا 2+ دیده شوند.
- کریستال های هماتوئیدین گاهی بعد از خونریزی دستگاه گوارش دیده می شوند.
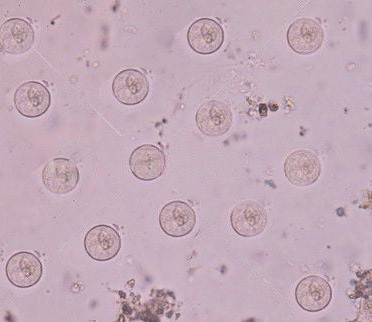
انگل ها و تخم کرم ها:
- به طور معمول در نمونه مدفوع انگل یا تخمک وجود ندارد.
- نمونه های مدفوع متعدد برای رد آلودگی انگلی برای حداقل سه روز متوالی مورد نیاز است.
- نتیجه غیر طبیعی به این معنی است که انگل یا تخم مرغ در مدفوع وجود دارد. چنین عفونت هایی عبارتند از:
- کرم های گرد: مانند Ascaris lumbricoides
- کرم قلابدار: مانند Necator americanus
- کرم های سوزنی: مانند Enterobius vermicularis
- کرم شلاقی: مانند Trichuris trichiura
- کرم های نواری: مانند Diphyllobothrium latum، Taenia saginata و Taenia solium
- تک یاخته ها: مانند انتامبا هیستولیتیکا (یک آمیب) و ژیاردیا لامبلیا (تاژک دار)
- استرونژیلوئیدازیس
برای بررسی، لایه های نازکی از مدفوع تازه روی لام های شیشه ای گذاشته شده و رنگ آمیزی می شود. انگل ها و/یا تخمک ها یا کیست های آنها (شکلی که انگل با پوشش یا کپسول مقاوم احاطه شده است) را می توان با استفاده از میکروسکوپ دید و شناسایی کرد. تخمکها و انگلهای مختلف دارای شکلها، اندازهها و ساختارهای داخلی متفاوتی هستند که مشخصه گونه آنهاست.
طیف گسترده ای از انگل ها وجود دارند که می توانند انسان را آلوده کنند. هر نوع انگل چرخه زندگی و فرآیند بلوغ خاصی دارد و ممکن است در یک یا چند میزبان زندگی کند. برخی از انگل ها قبل از اینکه انسان را آلوده کنند بخشی از زندگی خود را در یک میزبان میانی مانند حیوانات می گذرانند. برخی “به طور تصادفی” انسان را آلوده می کنند.
انگل هایی وجود دارند که تک سلولی هستند در حالی که بقیه کرم ها (هلمینت ها) هستند. بیشتر انگل ها بیش از یک شکل دارند که از طریق آن رشد می کنند. بسیاری از آنها فرم بالغ و کیست و/یا تخمک (تخمک) دارند. برخی نیز فاز لاروی دارند که بین تخم و فرم بالغ قرار دارد. تخم ها مقاوم هستند و می توانند برای مدتی بدون زندگی در یک میزبان در محیط وجود داشته باشند و عفونی باقی بمانند.
اکثر افرادی که به انگل های گوارشی مبتلا می شوند با نوشیدن آب یا خوردن غذاهای آلوده به تخم به این بیماری مبتلا می شوند. تخمها و انگلهای افراد یا حیوانات آلوده در مدفوع آزاد میشوند و سپس میتوانند آب، غذا یا سطوحی را که با آنها در تماس است آلوده کنند. این آلودگی دیده نمی شود. غذا و آب ظاهر، بو و مزه کاملا طبیعی خواهند داشت. اگر غذای آلوده بخورید یا آب آلوده بنوشید، ممکن است مبتلا شوید. بدون بهداشت دقیق (شستن دست ها و مراقبت در تهیه غذا)، می توانید عفونت را به دیگران منتقل کنید.
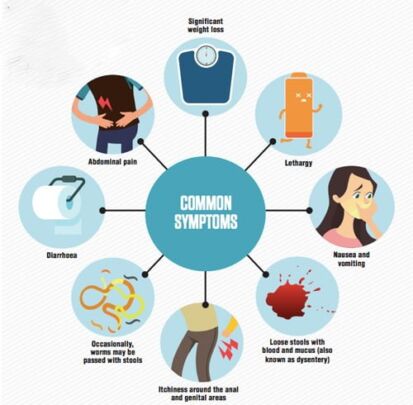
شایع ترین علائم عفونت انگلی اسهال طولانی مدت، اسهال خونی، مخاط در مدفوع، درد شکم و حالت تهوع است. این علائم معمولاً چند روز تا هفته پس از عفونت ظاهر می شوند و می توانند برای مدتی ادامه داشته باشند. همچنین ممکن است سردرد و تب داشته باشید، یا علائم قابل توجه کمی داشته باشید یا اصلاً وجود نداشته باشید.
اگر اسهال شما بیش از چند روز طول بکشد، ممکن است منجر به کاهش وزن، کم آبی بدن و عدم تعادل الکترولیت شود. این عوارض به ویژه در کودکان، افراد مسن و کسانی که سیستم ایمنی ضعیفی دارند (به عنوان مثال، افراد مبتلا به HIV/AIDS، سرطان، و گیرندگان پیوند) خطرناک هستند. بر اساس گزارش سازمان جهانی بهداشت (WHO)، بیماریهای اسهالی ناشی از غذا و آب، از جمله بیماریهای ناشی از انگلها، سالانه بیش از 700000 نفر را میکشند.
سه انگل رایج انگل های تک سلولی گونه های ژیاردیا، انتامبا هیستولیتیکا و گونه های کریپتوسپوریدیوم هستند. این انگلها ممکن است استخرها، جکوزیها و گاهی منابع آب جامعه را آلوده کنند و در سراسر جهان حتی در دورافتادهترین و بکرترین نهرها و دریاچههای کوهستانی یافت میشوند. گونه های ژیاردیا برخی از رایج ترین انگل های روده ای هستند. انتامبا هیستولیتیکا شایع است اما فقط در حدود 10 تا 20 درصد از مبتلایان باعث بیماری می شود
در بسیاری از موارد، کیستهای ژیاردیا و کریپتوسپوریدیوم میتوانند هفتهها یا ماهها در آب زنده بمانند و در برابر سطوح پایین کلر مقاوم هستند. تعداد مبتلایان به این انگلها در طول ماههای تابستان افزایش مییابد، زمانی که افراد بیشتری به دنبال فعالیتهایی در فضای باز مانند کوهپیمایی، پیادهروی و شنا هستند و آب تصفیه نشده یا غذای آلوده مینوشند.
اگر به کشورهایی که منابع محدودی دارند، ممکن است در معرض طیف گسترده تری از انگل ها قرار بگیرید. در آب و هوای گرم و مکان هایی که تصفیه آب و فاضلاب کمتر موثر است، انگل ها شیوع بیشتری دارند. علاوه بر ژیاردیا، کریپتوسپوریدیوم و هیستولیتیکا، طیف وسیعی از کرمهای مسطح، کرمهای گرد، کرمهای قلابدار و فلوک نیز وجود دارند که میتوانند بر دستگاه گوارش و سایر قسمتهای بدن تأثیر بگذارند.
به عنوان یک بازدیدکننده، معمولاً با خوردن یا نوشیدن چیزی که به تخم انگل آلوده شده است، آلوده میشوید، حتی چیزی به سادگی تکههای یخ در نوشیدنی یا سالاد تازه، اما توسط برخی از انگلهای ریز، کرممانند نیز میتوانید آلوده شوید. به پوست نفوذ می کنند، مثلا از طریق پوست پایتان زمانی که پابرهنه راه می روید.
اگر بیماری شما بدون عارضه باشد و ظرف چند روز از بین برود، پزشک شما ممکن است آزمایشی را درخواست نکند. با این حال، اگر علائم شما شدید باشد، اگر اسهال خونی یا مخاط در مدفوع شما وجود داشته باشد، یا اگر ادامه یابد، ممکن است کشت مدفوع درخواست شود.
برای کمک به تشخیص، ممکن است یک آزمایش تخمدان و انگل همراه با یا به دنبال آن یک پانل پاتوژن GI انجام شود که به طور همزمان چندین باکتری، ویروس و انگل ایجاد کننده بیماری را آزمایش می کند. آزمایش های دیگری که ممکن است انجام شود شامل کشت مدفوع و آزمایش آنتی ژن برای شناسایی میکروب های خاص است.
سوالات متداول
چگونه از آزمایش مدفوع (Stool Exam) استفاده می شود؟
آزمایش مدفوع (Stool Exam) برای تشخیص وجود انگل در نمونه مدفوع و کمک به تشخیص عفونت دستگاه گوارش (معده و روده، دستگاه گوارش) استفاده می شود. از آنجایی که علل زیادی برای عفونت دستگاه گوارش وجود دارد، ممکن است O&P همراه با سایر آزمایشها، مانند پانل پاتوژنهای دستگاه گوارش (GI) یا کشت مدفوع، برای کمک به تشخیص شما استفاده شود.
بسیاری از عفونت های دستگاه گوارش بدون درمان خاص، تنها با مراقبت های حمایتی برطرف می شوند و ممکن است نیازی به آزمایش نداشته باشند. اگر سالم هستید، عفونتها بیماریهای رایجی هستند که جدی نیستند و گاهی اوقات به عنوان «مسمومیت غذایی» یا «آنفولانزای معده» تصور میشوند. با این حال، مواردی وجود دارد که انجام آزمایشی که علت عفونت دستگاه گوارش شما را شناسایی میکند – برای هدایت درمان، از بین بردن منبع آن و محدود کردن گسترش آن مفید است.
چه زمانی آزمایش مدفوع (Stool Exam) درخواست می شود؟
آزمایش مدفوع (Stool Exam) زمانی درخواست می شود که مشکوک به خوردن غذا یا آب آلوده باشید و علائم و نشانه های عفونت دستگاه گوارش مانند:
- اسهال طولانی مدت
- درد شکم، گرفتگی
- حالت تهوع، استفراغ
- خون و مخاط در مدفوع شما
همه کسانی که این علائم را دارند لزوماً آزمایش انجام نمی دهند یا تحت درمان قرار نمی گیرند. زمانی که شما:
- علائم شدید، کم آبی بدن، عدم تعادل الکترولیت ها و/یا سایر عوارض
- کودک، مسن یا دارای سیستم ایمنی ضعیف هستند
- علائم و نشانه های طولانی مدت و/یا عفونت هایی داشته باشید که بدون درمان برطرف نمی شوند
- در طول سفر به خارج، به خصوص به کشورهایی که منابع محدودی دارند، بیماری داشته باشید
- اخیراً آب رودخانه یا دریاچه نوشیده اید
- در معرض افرادی قرار گرفته اید که دارای عفونت انگلی است (مانند یکی از اعضای خانواده)
چه آزمایش های دیگری ممکن است در ارتباط با آزمایش مدفوع انجام شود؟
آزمایشهای دیگر برای انگلها ممکن است همراه با آزمایش مدفوع برای کمک به تشخیص استفاده شود. یک پزشک ممکن است آزمایش آنتی ژن ژیاردیا، کریپتوسپوریدیوم یا انتامبا هیستولیتیکا را در صورتی که مشکوک باشد که یکی از این انگل ها باعث عفونت شما شده است، درخواست کند. این آزمایشها ساختارهای پروتئینی روی انگلها را تشخیص میدهند و میتوانند عفونت را شناسایی کنند، حتی اگر انگل یا تخمک واقعی در مدفوع دیده نشود.
از آنجایی که تست های آنتی ژن فقط چند انگل خاص را شناسایی می کنند، آنها جایگزینی برای آزمایش مدفوع، کامل نیستند، که طیف وسیع تری از انگل ها را شناسایی می کند.
پانل پاتوژن های دستگاه گوارش ممکن است بر روی نمونه مدفوع شما انجام شود تا به طور همزمان ویروس ها، باکتری ها و انگل ها را که از علل شایع عفونت دستگاه گوارش هستند، آزمایش کنند. این پانلها نسبتاً جدید هستند و آزمایشگاهها و پزشکان مراقبتهای بهداشتی هنوز در حال تعیین نحوه استفاده از آنها برای ارائه نتایج بهینه برای بیمار و در عین حال مقرونبهصرفه هستند. اگر میکروبی توسط پانل شناسایی نشود و/یا مشکوک به وجود انگل یا باکتری غیر از موارد موجود در پانل GI باشد، آزمایش مدفوع و کشت مدفوع نیز ممکن است انجام شود.
چگونه می توان از عفونت های انگلی جلوگیری کرد؟
بهترین راه این است که از غذا و آبی که به طور بالقوه آلوده هستند خودداری کنید. این امر به ویژه اگر به کشورهایی با منابع محدود سفر کنید، جایی که یخ در نوشیدنی یا سالاد شام ممکن است شما را در معرض انگل قرار دهد، صادق است. اما شفاف ترین چشمه ها و نهر های کوهی نیز باید مشکوک تلقی شود. ممکن است به ژیاردیا آلوده باشند.
شما نمی توانید اکثر انگل ها را ببینید. شما نمی توانید آنها را بو کنید یا در آب مزه کنید. اگر فردی در خانواده شما عفونت انگلی دارد، شستن دقیق دستها پس از رفتن به دستشویی یا دست زدن به پوشک کثیف میتواند به جلوگیری از انتقال انگل به دیگران کمک کند. فرد مبتلا باید تا زمانی که علائم آن فرد از بین نرود از تهیه غذا برای دیگران اجتناب کند.
آیا آزمایش مدفوع (Stool Exam) همه انگل ها را شناسایی می کند؟
خیر، فقط آنهایی را که در دستگاه گوارش زندگی می کنند و تخم هایشان از مدفوع عبور می کند، تشخیص می دهد. آزمایشهای دیگری نیز برای سایر انگلها، مانند کرمهای سوزنی یا انگلهای خونی که باعث مالاریا میشوند، وجود دارد.
چرا باید نمونه مدفوع تازه باشد؟
ساختار انگل ها ممکن است در مدفوع غیرتازه از بین برود، که ویژگی های شناسایی انگل را از بین می برد و تشخیص عفونت شما را دشوارتر می کند.
آیا آن ساختارهای رشته ای که در مدفوع مشاهده میشود کرم های انگلی هستند؟
بسیاری از انگل های رایج بسیار کوچکتر از آن هستند که با چشم غیر مسلح دیده شوند. آنچه شما احتمالا متوجه شده اید فیبرهای غذایی هضم نشده است. تنها راه مطمئن شدن این است که یک متخصص آموزش دیده به نمونه زیر میکروسکوپ نگاه کند. انگل ها ساختارهای خارجی و داخلی مشخصی دارند که الیاف فاقد آن هستند.
آیا راه های دیگری برای آزمایش انگل های روده ای به جز بررسی میکروکوپی مدفوع وجود دارد؟
بله، آزمایش آنتی بادی خون ممکن است برای تعیین اینکه آیا فردی در گذشته در معرض انگل قرار گرفته است یا خیر، درخواست شود. یک نتیجه مثبت ممکن است نشان دهنده یک عفونت گذشته یا مزمن باشد اما برای تشخیص عفونت فعلی استفاده نمی شود. گاهی اوقات نمونه برداری از روده کوچک گرفته می شود و مقدار کمی از بافت از نظر آلودگی انگلی بررسی می شود.
پس از ابتلا به عفونت های انگلی، آیا می توان دوباره آلوده شد؟
بله، در صورت مواجهه مجدد می توانید مجدداً مبتلا شوید. این ممکن است در صورتی اتفاق بیفتد که چیزی بخورید یا بنوشید که آلوده است یا یکی از اعضای خانواده شما مبتلا به عفونت انگلی بدون علامت مانند ژیاردیازیس باشد و به دفع ارگانیسم ها ادامه دهد و دیگران را دوباره آلوده کند. تا زمانی که همه به طور موثر درمان نشوند، عفونت می تواند به دیگران سرایت کند.
چرا نباید داروی های ضد اسهال را بدون نسخه مصرف کرد؟
شما فقط باید این کار را با توصیه پزشک خود انجام دهید. اسهال یکی از روش هایی است که بدن شما برای کمک به خلاص شدن از شر عفونت استفاده می کند. اگر با مصرف داروهای ضد اسهال سرعت خود را کاهش دهید یا از وقوع آن جلوگیری کنید، می توانید مدت زمان بیماری خود را طولانی کنید و ممکن است عفونت خود را بدتر کنید.
تفاوت آزمایش مدفوع (S/E) با آزمایش خون مخفی مدفوع (FOBT) و آزمایش ایمونوشیمیایی مدفوع (FIT) چیست؟
آزمایش خون مخفی مدفوع (FOBT):
- روش: FOBT خون پنهان (مخفی) در مدفوع را تشخیص می دهد که می تواند نشان دهنده خونریزی گوارشی باشد. FOBT های سنتی اغلب از تست های مبتنی بر گایاک (gFOBT) استفاده می کنند، که در آن گایاک با هم در خون واکنش می دهد و باعث تغییر رنگ می شود. FOBT به عنوان ابزار غربالگری سرطان کولورکتال و تشخیص خونریزی گوارشی از منابع مختلف استفاده می شود.
- مزایا: نسبتاً ارزان است و می تواند بخشی از غربالگری معمول برای افراد در معرض خطر متوسط برای سرطان کولورکتال باشد.
- محدودیت ها: می تواند نتایج مثبت کاذب را از منابع غذایی هِم یا داروهایی مانند NSAID ها ایجاد کند. در مقایسه با FIT مختص خونریزی دستگاه گوارش پایین تر است.
آزمایش ایمونوشیمیایی مدفوع (FIT):
- روش: FIT به طور خاص هموگلوبین انسانی را با استفاده از آنتی بادی ها تشخیص می دهد. این بیشتر مختص خون انسان است و با منابع غیر انسانی یا عوامل غذایی واکنش نشان نمی دهد. FIT به دلیل حساسیت و ویژگی بالاتر در مقایسه با FOBT های سنتی، گزینه ارجح برای غربالگری سرطان کولورکتال است.
- مزایا: استفاده از آن آسان تر است، نیازی به محدودیت غذایی یا دارویی ندارد و برای تشخیص خونریزی دستگاه گوارش پایین تر دقیق تر است.
- محدودیت ها: ممکن است خونریزی دستگاه گوارش فوقانی یا خونریزی از منابعی غیر از هموگلوبین انسانی را تشخیص ندهد.
چه انگل هایی را می توان از طریق آزمایش تخمک مدفوع و انگل ها (O&P) شناسایی کرد؟
آزمایش تخمکهای مدفوع و انگلها (O&P) برای تشخیص انواع انگلهای روده ضروری است. انگل های رایج شناسایی شده عبارتند از:
تک یاخته ها:
– ژیاردیا لامبلیا: باعث ژیاردیازیس می شود که منجر به اسهال، گرفتگی عضلات شکمی و سوء جذب می شود.
– Entamoeba histolytica: باعث آمیبیاز می شود که می تواند منجر به اسهال خونی آمیبی و آبسه کبد شود.
– Cryptosporidium spp: باعث ایجاد کریپتوسپوریدیوز، به ویژه در افراد دارای نقص ایمنی می شود.
– بالانتیدیوم کلی: باعث بالانتیدیا می شود که منجر به اسهال و گاهی اسهال خونی می شود.
کرم ها:
– Ascaris lumbricoides: باعث آسکاریس می شود که به طور بالقوه منجر به انسداد روده می شود.
– Strongyloides stercoralis: باعث استرونژیلوئیدازیس می شود که در افراد دارای نقص ایمنی می تواند شدید باشد.
– کرم قلابدار (Ancylostoma duodenale، Necator americanus): منجر به عفونت کرم قلابدار و کم خونی می شود.
– Enterobius vermicularis (کرم سوزنی): باعث انتروبیازیس می شود که با خارش مقعد و ناراحتی مشخص می شود.
سستودها (کرم های نواری):
– گونه Taenia: باعث تنیازیس می شود که اغلب بدون علامت است مگر اینکه سیستیسرکوز ایجاد شود.
– Diphyllobothrium latum: باعث دی فیلوبوتریازیس می شود که منجر به کمبود ویتامین B12 و کم خونی می شود.
ترماتود (فلوکز):
– گونه شیستوزوما: باعث شیستوزومیازیس می شود که منجر به مشکلات کبد، مثانه و روده می شود.
– Fasciolopsis buski: باعث فاسیولوپسیازیس می شود که با التهاب روده و زخم مشخص می شود.
آزمایش مدفوع چگونه می تواند به تشخیص سرطان روده بزرگ کمک کند؟
آزمایش مدفوع (Stool Exam) ابزار ارزشمندی در تشخیص سرطان روده بزرگ است:
آزمایش خون مخفی مدفوع (FOBT) و آزمایش ایمونوشیمیایی مدفوع (FIT):
– تشخیص خون پنهان در مدفوع، که اغلب نشانه اولیه سرطان کولورکتال است.
– نتایج مثبت باعث ارزیابی بیشتر از طریق کولونوسکوپی برای یافتن منبع خونریزی و تایید یا رد سرطان می شود.
آزمایش DNA مدفوع (به عنوان مثال، کولوگارد):
– تشخیص DNA تغییر یافته که توسط سلول های سرطانی یا پیش سرطانی به مدفوع ریخته شده است.
– جهش های خاص DNA و نشانگرهای مولکولی مرتبط با سرطان کولورکتال و آدنوم را شناسایی کنید.
– می تواند بخشی از غربالگری معمول در افراد با خطر متوسط یا افزایش یافته سرطان روده بزرگ باشد.
وجود مخمر در نمونه مدفوع نشان دهنده چیست؟
وجود مخمر در نمونه مدفوع می تواند نشان دهنده چندین شرایط باشد:
- فلور نرمال: مخمر، به ویژه گونه های کاندیدا، می تواند بخشی از فلور طبیعی دستگاه گوارش باشد. در مقادیر کم، علائم یا بیماری ایجاد نمی کنند. کلونیزاسیون طبیعی مخمر در روده به طور معمول بی ضرر است و نیازی به درمان ندارد.
- رشد بیش از حد پاتولوژیک: رشد بیش از حد گونه های کاندیدا می تواند منجر به کاندیدیازیس شود. عواملی مانند مصرف آنتی بیوتیک، سرکوب سیستم ایمنی، دیابت یا تغییرات هورمونی می توانند به رشد بیش از حد مخمر کمک کنند. کاندیدیازیس می تواند به صورت برفک دهان، عفونت های مخمری واژن یا کاندیدیازیس مهاجم در موارد شدید ظاهر شود. در دستگاه گوارش، کاندیدیاز می تواند علائمی مانند نفخ، گاز، ناراحتی شکمی و تغییر در قوام مدفوع ایجاد کند.
- حالت های نقص ایمنی: افراد دارای نقص ایمنی بیشتر مستعد ابتلا به عفونت های مخمری فرصت طلب هستند که منجر به کاندیدیازیس سیستمیک یا بیماری قارچی مهاجم می شود. تشخیص مخمر در نمونه های مدفوع این بیماران ممکن است به بررسی و مدیریت بیشتر کمک کند، به خصوص اگر علامت دار باشد.
- شرایط مزمن گوارشی:
– بیماری التهابی روده (IBD): برخی مطالعات ارتباط بین رشد بیش از حد مخمر و IBD را نشان می دهد، اگرچه نقش دقیق مخمر در این شرایط هنوز در دست بررسی است.
– سندرم روده تحریک پذیر (IBS): رشد بیش از حد مخمر ممکن است به علائم در برخی از افراد مبتلا به IBS کمک کند، اگرچه این یک علت اولیه نیست.
وجود چربی بیش از حد در مدفوع نشان دهنده چیست؟
وجود چربی اضافی در آزمایش مدفوع (Stool Exam) که به استئاتوره معروف است، نشان دهنده سوء جذب یا مشکلات گوارشی است که بر جذب چربی تأثیر می گذارد. در اینجا یک مرور کلی وجود دارد:
سندرم های سوء جذب :
- نارسایی پانکراس: کاهش تولید آنزیم پانکراس (مثلا لیپاز) می تواند منجر به هضم و جذب ناکافی چربی شود. شرایطی مانند پانکراتیت مزمن، سرطان لوزالمعده یا فیبروز کیستیک می تواند باعث این امر شود.
- اختلالات مجاری صفراوی: انسداد یا اختلال عملکرد مجاری صفراوی (به عنوان مثال، به دلیل سنگ کیسه صفرا یا بیماری کبد) می تواند امولسیون و جذب چربی را مختل کند.
- اختلالات روده باریک: شرایطی که روده کوچک را تحت تاثیر قرار می دهند، مانند بیماری سلیاک، بیماری کرون، یا رشد بیش از حد باکتری ها، می توانند در جذب چربی اختلال ایجاد کنند.
- سندرم روده کوتاه: برداشتن جراحی یا اختلال عملکرد بخش قابل توجهی از روده کوچک می تواند منجر به سوء جذب، از جمله سوء جذب چربی شود.
علائم:
- استئاتوره: وجود مدفوع حجیم، چرب و بدبو که در آب توالت شناور است از ویژگی های استئاتوره است.
- اسهال: استئاتوره اغلب با اسهال، گرفتگی شکم، نفخ و کمبود مواد مغذی به دلیل سوء جذب همراه است.
در ادامه خواهید خواند...
- چرا آزمایش مدفوع (Stool Exam) درخواست می شود؟
- چه زمانی آزمایش مدفوع (Stool Exam) بایستی انجام شود؟
- آمادگی قبل از انجام آزمایش مدفوع (Stool Exam):
- چه چیزی در آزمایش مدفوع (Stool Exam) مورد بررسی قرار می گیرد؟
- سوالات متداول
- چگونه از آزمایش مدفوع (Stool Exam) استفاده می شود؟
- چه زمانی آزمایش مدفوع (Stool Exam) درخواست می شود؟
- چه آزمایش های دیگری ممکن است در ارتباط با آزمایش مدفوع انجام شود؟
- چگونه می توان از عفونت های انگلی جلوگیری کرد؟
- آیا آزمایش مدفوع (Stool Exam) همه انگل ها را شناسایی می کند؟
- چرا باید نمونه مدفوع تازه باشد؟
- آیا آن ساختارهای رشته ای که در مدفوع مشاهده میشود کرم های انگلی هستند؟
- آیا راه های دیگری برای آزمایش انگل های روده ای به جز بررسی میکروکوپی مدفوع وجود دارد؟
- پس از ابتلا به عفونت های انگلی، آیا می توان دوباره آلوده شد؟
- چرا نباید داروی های ضد اسهال را بدون نسخه مصرف کرد؟
- تفاوت آزمایش مدفوع (S/E) با آزمایش خون مخفی مدفوع (FOBT) و آزمایش ایمونوشیمیایی مدفوع (FIT) چیست؟
- چه انگل هایی را می توان از طریق آزمایش تخمک مدفوع و انگل ها (O&P) شناسایی کرد؟
- آزمایش مدفوع چگونه می تواند به تشخیص سرطان روده بزرگ کمک کند؟
- وجود مخمر در نمونه مدفوع نشان دهنده چیست؟
- وجود چربی بیش از حد در مدفوع نشان دهنده چیست؟